Tuberculose cutânea
Etiologia:
Infecção da pele provocada pela infecção do Mycobacterium tuberculosis, um bacilo álcool-ácido-resistente.
Ocasionalmente, M. bovis e o bacilo de Calmette-Guérin (BCG), a cepa atenuada de M. bovis, podem produzir lesões cutâneas.
A tuberculose compromete principalmente os pulmões e a pleura. A tuberculose cutânea ocorre quando o bacilo atinge a pele por via endógena (através de focos de infecção no próprio organismo) ou exógena.
Inoculação exógena (apresentações clínicas): cancro tuberculoso, tuberculose verrucosa e, ocasionalmente, lúpus vulgar.
Inoculação endógena: escrofuloderma, tuberculose miliar aguda, tuberculose gomosa, tuberculose orificial e lúpus vulgar.
Além disso, podem haver reações imunes ao bacilo, são as tubercúlides: tubercúlide papulonecrótica, líquen escrofuloso, eritema indurado de Bazin e flebite granulomatosa nodular.
AppDerm®
Dados Epidemiológicos:
A bactéria tem distribuição mundial.
É mais vista em países em desenvolvimento e em populações miseráveis.
Pessoas infectadas pelo HIV e aqueles que recebem terapia imunossupressora, especialmente inibidores TNF-alfa, estão sob risco para o desenvolvimento e reativação da tuberculose.
AppDerm®
Manifestações Clinicas:
Existem diversas formas clínicas da tuberculose cutânea.
Manifestações decorrentes da inoculação direta do bacilo na pele (fonte exógena): cancro tuberculoso, tuberculose verrucosa, tuberculose pela vacinação por BCG e, ocasionalmente, lúpus vulgar.
Manifestações decorrentes da inoculação endógena: escrofuloderma, tuberculose miliar aguda, tuberculose gomosa, tuberculose orificial e lúpus vulgar.
Manifestações decorrentes a reações imunes à Mycobacterium tuberculosis (tubercúlides): tubercúlide papulonecrótica, líquen escrofuloso, eritema indurado de Bazin e flebite granulomatosa nodular.
Cancro tuberculoso: é raro (1 a 2% das tuberculoses cutâneas), se desenvolve após 2 a 4 semanas da inoculação direta na pele, em uma pessoa não infectada previamente.
Caracteriza-se por uma pequena pápula ou úlcera indolor de difícil cicatrização. A úlcera é rasa e pode apresentar uma base hemorrágica. Adenomegalia regional ocorre após 3-8 semanas e costuma ser indolor. O cancro tuberculoso pode, ocasionalmente, evoluir para a forma verrucosa. A possibilidade de inoculação por agulhas (tatuagens) deve ser considerada. PPD (recente) é negativo e o PPD (tardio) é positivo.
Tuberculose verrucosa: forma mais comum de tuberculose cutânea (40% dos casos em Hong Kong), se desenvolve da inoculação direta na pele, em pessoas previamente infectadas ou sensibilizados. Caracteriza-se por uma pápula, semelhante a uma verruga, que se torna queratósica. A lesão cresce lentamente até formar uma placa verrucosa com bordas e contornos irregulares. Após muitos anos, a placa pode cicatrizar espontaneamente. Os linfonodos não são acometidos. O PPD é positivo.
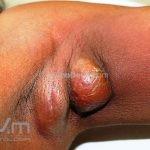
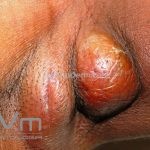
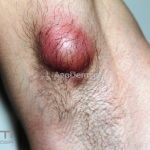
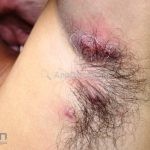
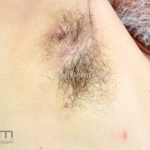
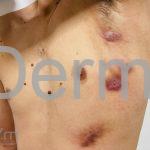
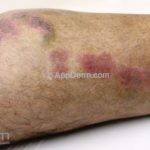
Escrofuloderma: comum em países em desenvolvimento. Resulta do envolvimento contíguo da pele com outro foco de tuberculose, normalmente um linfonodo ou osso subjacentes, porém pode ocorrer devido a infecção em articulações ou no epidídimo. Caracteriza-se por um nódulo subcutâneo firme e aderente à pele, eritematoso ou violáceo, melhor caracterizado por um “abscesso frio”. A lesão evolui com flutuação, supuração e fistulização. O material eliminado é espesso e purulento. Lesões múltiplas podem confluir e formar grandes massas infiltradas que se intercomunicam por trajetos fistulosos. Cicatrizes “em ponte” podem ocorrer. O PPD, geralmente, é positivo.
Tuberculose orificial: é rara. Resulta da autoinoculação a partir de focos endógenos por contiguidade, embora possa ocorrer por disseminação linfática ou hematogênica. Associada à presença de formas graves de tuberculose pulmonar, intestinal ou genitourinária. A lesão inicial é uma pápula eritematoedematosa que ulcera e desenvolve bordas solapadas. A úlceras são dolorosas e não costumam cicatrizar. O prognóstico é ruim, pois os pacientes não respondem ao tratamento. O PPD é variável, costuma ser negativo.
Lúpus vulgar: representa 10 a 15% dos casos de tuberculose cutânea, sendo mais frequente nas mulheres (2-3:1). Acomete indivíduos com alta sensibilidade ao teste tuberculínico, ou seja, com boa resposta imune celular contra o bacilo, sendo uma forma de tuberculose paucibacilar. Os pacientes apresentam a doença em outros órgãos, podendo o bacilo atingir a pele por via hematogênica, linfática ou, menos comum, por continuidade.
A lesão típica é uma placa marrom-avermelhada composta por papulonódulos com coloração de geléia de maçã à diascopia. A lesão costuma se expandir e apresentar uma área cicatricial central. A cabeça e o pescoço são os locais mais acometidos, principalmente, o nariz, as bochechas e os lóbulos das orelhas. As mucosas podem ser envolvidas. Se não tratada, a lesão pode evoluir para CBC, CEC ou sarcomas. Foram descritas 5 apresentações clínicas: tipo placa, ulcerativa ou mutilante, vegetante, tumoriforme e papulonodular. O PPD é geralmente positivo.
Tuberculose miliar aguda: é rara, acomete crianças anérgicas (com baixa defesa contra o bacilo). Ocorre disseminação hematogênica de um foco pulmonar primário. As lesões iniciais são pápulas vermelho-azuladas, do tamanho a cabeça de um alfinete, cobertas por pequenas vesículas umbilicadas. Os pacientes podem apresentar febre, mal-estar, hepatoesplenomegalias, meningite e doença medular. Essa forma apresentou aumento de incidência durante a epidemia de AIDS. O PPD é geralmente negativo.
Tuberculose gomosa: é forma mais encontrada em crianças desnutridas e doentes imunocomprometidos. Ocorre disseminação hematogênica de um foco endógeno. Caracteriza-se por nódulos que se liquefazem no centro e drenam material para o exterior por fístulas ou úlceras. As extremidades são mais acometidas que o tronco. O PPD é geralmente negativo.
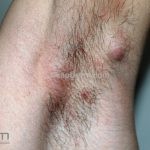
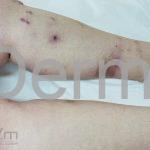
Tubercúlide papulonecrótica: mais frequente em crianças e adultos jovens. São pápulas vermelho-escuras ou papulopústulas que são amplamente distribuídas de maneira simétrica. As lesões podem apresentar necrose central e são assintomáticas. Cotovelos, joelhos, face extensora dos membros e as nádegas são os locais mais acometidos. Nenhum bacilo é encontrado, porém, a PCR para o DNA da micobactéria e o PPD são positivos.
Líquen escrofuloso: rara, crianças com tuberculose nodal ou esquelética são as mais acometidas. Foi descrita após vacinação com BCG e pode ser ativada pelo PPD em pacientes altamente reativos. Caracteriza-se por pequenas pápulas firmes, perifoliculares, rosas ou marrom-amareladas, encimadas por escamas. As pápulas liquenoides são assintomáticas e costumam se agrupar, principalmente, no tronco. Nenhum bacilo é encontrado, porém, a PCR para o DNA da micobactéria e o PPD costuma ser positivos.
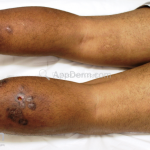
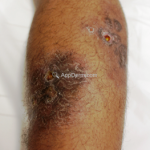
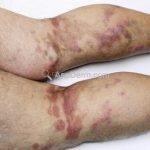
Eritema indurado de Bazin (vasculite nodular): é uma forma de paniculite lobular que está associada à tuberculose. A deposição de complexos imunes e uma reação de hipersensibilidade do tipo tardia podem estar envolvidos na patogênese. Caracteriza-se por nódulos eritematosos, subcutâneos, localizados preferencialmente na face posterior das pernas (panturrilhas). As lesões podem regredir espontâneamente ou ulcerar, criando úlceras irregulares profundas com as bordas solapadas azuladas. As mulheres jovens são as mais acometidas.
Flebite granulomatosa nodular: tubrcúlide incomum que ocorre em pacientes sem tuberculose ativa. Caracteriza-se por nódulos não ulcerados ao longos dos trajetos venosos da face anterior e medial das pernas.
Tuberculose por BCG: a vacina ajuda a previnir formas graves de tuberculose, porém, pode apresentar algumas complicações, como tubercúlides localizadas ou disseminadas, lúpus vulgar, escrofuloderma e outras reações inespecíficas, como febre, inflamação local, abscessos subcutâneos, linfadenite regional, osteíte e focos de tuberculose em outros órgãos.
AppDerm®
Diagnóstico:
Clínico, baciloscopia, cultura, histopatológico, respirometria radiométrica, intradermorreação de PPD e biologia molecular.
Baciloscopia: fluidos e secreções são submetidos ao exame baciloscópico. É utilizada a coloração de Ziehl-Neelsen.
Cultura (padrão-ouro): o bacilo pode ser cultivado a 35-37ºC em meio aeróbico enriquecido, como o de Löwenstein-Jensen ou em Agar (meio de Middlebrook). O crescimento é lento, demora 28 dias ou mais.
Respirometria radiométrica (Bactec System®): mede a liberação de CO2 pelas bactérias dentro do meio de cultura. É o método que fornece mais rapidamente o resultado, em torno de 12 dias.
Intradermorreação de PPD (purified protein derivative): injeta-se 0,1mL do antígeno por via intradérmica, no terço médio da face anterior do antebraço esquerdo, e realiza-se a leitura após 48 e 72 horas. O resultado é medido de acordo com a enduração local:
Não-reator (0 a 4mm): não infectado ou com hipersensibilidade reduzida.
Fraco-reator (5 a 9mm): vacinado com BCG, ou infectado pelo bacilo, ou infectado por outras micobactérias.
Forte-reator (10mm ou mais): infectado que pode estar doente ou não e indivíduos vacinados com BCG nos últimos dois anos.
AppDerm®
Diagnósticos diferenciais:
Cancro tuberculoso: furunculose, ectima, leishmaniose, micobacteriose atípica, esporotricose, sífilis e cancro mole.
Tuberculose verrucosa: verruga viral, paracoccidioidomicose, leishmaniose verrucosa, esporotricose, carcinoma verrucoso e cromoblastomicose, líquen plano hipertrófico.
Escrofuloderma: Hidradenite supurativa, acne conglobata, infecções oportunistas, sífilis gomosa, actinomicose.
Tuberculose orificial: dermatite aftosa recorrente, histoplasmose, pênfigo, lesão por herpes simples.
Lúpus vulgar: lúpus discoide, sarcoidose, leishmaniose, sífilis terciária, infecção fúngica, CEC.
Tuberculose miliar aguda: varicela, exantemas enterovirais, rickettsioses, PLEVA.
Tuberculose gomosa: paniculites, sífilis gomosa, hidradenite supurativa, infecções por fungos dimórficos.
Tubercúlide papulonecrótica: PLEVA, vasculite de pequenos vasos.
Líquen escrofuloso: líquen nítido, líquen plano, sífilis, sarcoidose e síndrome de Blau.
Eritema indurado de Bazin (vasculite nodular): paniculites.
Flebite granulomatosa nodular: eritema indurado de Bazin.
AppDerm®
Tratamento:
O tratamento realizado pelo Ministério da Saúde é o esquema básico (2RHZE/4RH) para adultos e adolescentes (R – Rifampicina / H – Isoniazida / Z – Pirazinamida / E – Etambutol).
Este esquema é indicado para os casos novos, em adultos e adolescentes ( > 10 anos), de todas as formas de tuberculose pulmonar e extra-pulmonar (exceto a forma meningoencefálica), infectados ou não pelo HIV.
Em casos de tuberculose meningoencefálica, o esquema deve durar 9 meses.
Retratamento é indicado para os casos de recidiva (independentemente do tempo decorrido do primeiro episódio) ou retorno após o abandono com doença ativa.
Recomenda-se a solicitação de cultura, identificação e teste tuberculínico para todos os casos com baciloscopia positiva ao final do segundo mês de tratamento. De acordo com o teste tuberculínico, será possível avaliar a resistência ao tratamento.
A vacinação com BCG promove uma redução em 50% do risco de desenvolver tuberculose pulmonar ou extrapulmonar, aumentando a taxa de proteção nas formas graves da doença, como a meningite tuberculosa.
AppDerm®