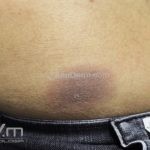
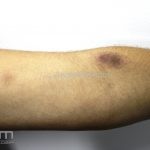
Síndrome de Stevens-Johnson
Etiologia:
Abordaremos a síndrome de Stevens-Johnson e necrólise epidérmica tóxica (NET) no mesmo texto.
São doenças mucocutâneas induzidas por fármacos potencialmente graves e fatais.
A apoptose dos queratinócitos é desencadeada, primariamente, por linfócitos T específicos.
O sistema perforina/granzima B e a apoptose mediada pelo
Faz/FasL podem contribuir para o dano epidérmico.
Medicamentos associados: fenilbutazona, carbamazepina, alopurinol, sulfonamidas, lamotrigina, barbitúricos, quinolonas, tetraciclinas, antimaláricos, antifúngicos imidazólicos, macrolídeos, radioterapia, furosemida, tiazídicos, dipirona, etc.
Fatores ocasionais: vacinas (sarampo, caxumba e rubéola) e pneumonia por Mycoplasma.
AppDerm®
Dados Epidemiológicos:
Ocorrem entre 1 a 6 casos por 1.000.000 de habitantes/ano.
São mais comum nas mulheres e pacientes HIV positivos.
AppDerm®
Manifestações Clinicas:
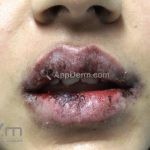
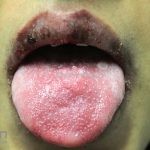
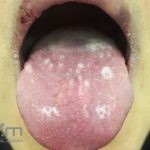
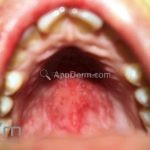
A síndrome de Stevens–Johnson (SSJ) é representada por lesões erosivas de pele e mucosas.
Podemos encontrar manchas eritematosas e purpúricas, lesões vésico-bolhosas, lesões em alvos (típicos e atípicos) e destacamento de até 10 % da superfície corporal.
Acometimentos de 10 a 30% de superfície corporal são chamados de sobreposição entre SSJ e NET, quando o acometimento for de 30% ou mais chamaremos de necrólise epidérmica tóxica (NET).
O sinal de Nikolsky é positivo.
Sinais de envolvimento multissistêmico: hemorragia gastrointestinal, insuficiência respiratória e insuficiência renal.
A taxa de mortalidade na síndrome de SSJ pode chegar a 5%, nos casos de NET, pode variar de 30 a 50%, sendo a sepse (por S. aureus ou Pseudomonas aeruginosa ) a principal causa dos óbitos.
Critérios de gravidade (SCORTEN): idade ≥ 40 anos; presença de malignidade; acometimento de superfície corporal > 10%; taquicardia ≥ 120/min; glicose sérica > 252 mg/dL (14 mmol/L); bicarbonato sérico < 20 mEq/dL (20 mmol/L); uréia nitrogenada sérica > 27 mg/dL (9.6 mmol/L).
AppDerm®
Diagnóstico:
Clínico e histopatológico.
Histopatológico: encontramos graves alterações vacuolares na interface com formação de vesículas subepidérmicas, festonamento, apoptose maciça de queratinócitos, envolvimento anexial, necrose celular satélite com exocitose de linfócitos (em lesões iniciais) e leve infiltrado inflamatório perivascular superficial misto com eosinófilos dispersos.
Técnica do “rocambole”: permite diagnóstico rápido.
AppDerm®
Diagnósticos diferenciais:
Eritema multiforme, DRESS, pênfigo paraneoplásico, pustulose exantemática aguda generalizada, doença enxerto versus hospedeiro, dermatose por IgA linear, síndrome da pele escaldada estáfilocócica, penfigoide bolhoso.
AppDerm®
Tratamento:
Retirada de todas as drogas não essenciais do paciente.
Medidas de suporte em UTI.
Antibióticos com cobertura para Staphylococcus aureus pode ser útil no início do quadro, posteriormente Pseudomonas aeruginosa e Cândida albicans são os agentes infectantes mais prevalentes.
Corticoide sistêmicos é controverso, quando utilizado no início do quadro mostra benefícios.
Imunoglobulina endovenosa.
Agentes anti-TNF.
Ciclosporina.
AppDerm®