Pênfigo vulgar
Etiologia:
Pertence ao grupo de doenças bolhosas intraepidérmicas, acantolíticas, autoimunes.
A etiologia é multifatorial, existem diversos fatores envolvidos.
Fatores genéticos: associa-se com genes classe II do HLA, especialmente os alelos DRB1/0402 e DQB1/0503, presentes em 95% dos pacientes.
Fatores imunológicos: há produção de autoanticorpos IgG direcionados contra moléculas de adesão dos queratinócitos, as desmogleína 1 (160kD) e 3 (130kD). Doentes com atividade de doença apresentam autoanticorpos IgG1 e IgG4, enquanto os pacientes em remissão apresentam predomínio do IgG1.
Alguns pacientes podem apresentar, exclusivamente, anticorpos contra a desmogleína 3.
Fármacos: especialmente aqueles dos grupos tiol e fenol.
Medicamentos do grupo tiol: penicilamina, captopril, penicilina, piroxicam, tiomalato de ouro e tiamazol.
Medicamentos do grupo fenol: cefalosporinas, espacialmente o ceftriaxone, ácido acetilsalicílico, levodopa, rifampicina, heroína, pentaclorofenol e fenobarbital.
Outras drogas associadas: enalapril, AINES, nifedipina, vacinas de influenza, tétano e difteria, INF.
AppDerm®
Dados Epidemiológicos:
Doença grave, com distribuição universal, que acomete a pele e as mucosas.
A faixa etária mais acometida é entre 40 e 60 anos.
Acomete ambos os sexos.
É mais comum em judeus e no oriente médio.
AppDerm®
Manifestações Clinicas:
Prognóstico grave.
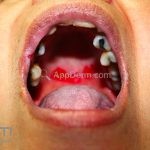
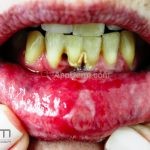
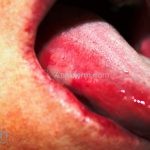
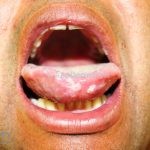
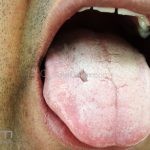
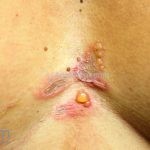
Em 50-70% dos casos, as lesões iniciam na cavidade oral.
Nas mucosas, 90% dos pacientes apresentam lesões. As lesões predominam na mucosa jugal, no palato e nas gengivas (gengivite descamativa), porém, outras mucosas também podem ser acometidas, como a conjuntival, nasal, faríngea, laríngea, esofagiana, vaginal, cervical, uretral e anal.
O pênfigo vulgar pode se limitar ao envolvimento da mucosa oral, mas pode evoluir para a pele (tipo mucocutâneo).
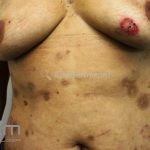
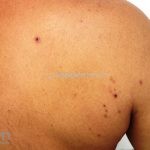
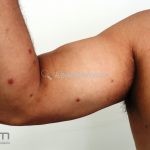
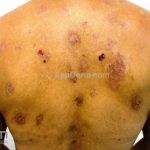
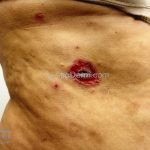
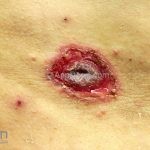
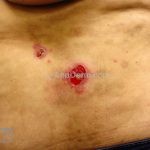
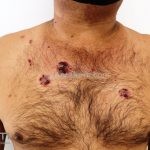
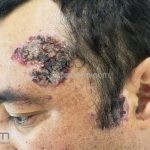
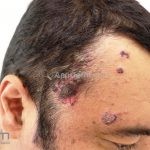
Na pele surgem bolhas flácidas que se rompem com facilidade, ou já surgem rotas deixando grandes áreas eritematosas e desnudas. Os locais mais acometidos são couro cabeludo, face, axilas e virilhas
As lesões são muito dolorosas.
O sinal de Nikolsky é indicativo de atividade de doença, caracterizado pelo descolamento da epiderme induzido por uma pressão ou fricção na área perilesional aparentemente sã.
Complicações: infecções bacterianas, sepse (principal causa de óbito), especialmente por S. aureus, infecções por herpes simples (eczema herpético), infecções oportunistas (citomegalovírus, Nocardia sp. Listeria sp, Legionella sp e Strongyloides stercoralis), esofagite dissecante superficial.
Pênfigo vegetante: variante rara, são reconhecidos dois subtipos, o grave de Neumann e o brando de Hallopeau, parecem representar um padrão reativo ao pênfigo vulgar. Caracterizam-se por apresentar pústulas que se transformam em lesões vegetantes, principalmente, em áreas intertriginosas, no couro cabeludo ou na face. A língua pode apresentar um aspecto cerebriforme.
A gestação pode desencadear ou exacerbar a doença. Em relação ao feto, pode ocorrer retardo de crescimento, prematuridade e morte intrauterina.
O pênfigo neonatal é raro, deve-se à passagem transplacentária dos autoanticorpos IgG maternos, o quadro regride espontaneamente dentro de três semanas.
AppDerm®
Diagnóstico:
Clínico, teste de Tzanck (citológico), histopatológico, imunofluorescências direta e indireta, immunoblotting.
Citológico: células acantolíticas.
Histopatolígico: bolha acantolítica suprabasal.
IFD: IgG e C3 no padrão intercelular, em torno dos queratinócitos da epiderme, dando o aspecto de “tela de arame”.
IFI: IgG intercelular com títulos variáveis.
Immunoblotting: Ag 130kD e Ag 160kD
Diagnósticos diferenciais:
Pênfigo foliáceo, lúpus bolhoso, epidermólise bolhosa adquirida, farmacodermias, doença de Hailey-Hailey, doença de Grover, doença de Darier.
AppDerm®
Tratamento:
Prednisona 1 a 2mg/kg/dia (dose máxima de 100 a 120mg/dia) é a medicação de primeira escolha. Após 7 a 10 dias, caso não haja melhora, associar um imunossupressor.
Azatioprina 2mg/kg/dia (é o imunossupressor adjuvante de preferência).
Micofenolato de mofetil 35-45mg/kg/dia (segunda opção).
Dapsona 100mg (pode ser indicada nos casos leves ou associada à corticoterapia sistêmica).
Imunoglobulina endovenosa (pode ajudar).
Rituximabe (anti-CD20) tem sido utilizado em casos refratários.
AppDerm®