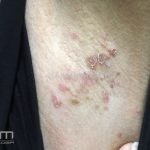
Impetigo
Etiologia:
É uma infecção bacteriana da pele, contagiosa e superficial, que pode se apresentar nas formas bolhosa e a não-bolhosa (impetigo de Tilbury-Fox).
Agentes: Staphylococcus aureus (mais frequente), Streptococcus beta-hemolítico do grupo A (pode ser encontrado na forma não-bolhosa) ou infecção mista.
Fatores de risco: calor, umidade alta, má higiene, dermatite atópica, trauma cutâneo, prática de esportes de contato e colonização por S. aureus no nariz, faringe, axilas e/ou períneo.
AppDerm®
Dados Epidemiológicos:
É a infecção bacteriana mais comum da infância, principalmente, antes dos 6 anos de idade.
Ocorre em ambos os sexos.
É extremamente contagioso, disseminando-se através do contato direto ou por fômites.
Os adultos costumam ser infectados através de crianças com impetigo.
Impetigo não-bolhoso (Tilbury-Fox): representa 70% dos casos.
Impetigo bolhoso: menos comum, é mais visto no período neonatal.
AppDerm®
Manifestações Clinicas:
Existem duas apresentações clínicas, o impetigo não-bolhoso (Tilbury-Fox) e o bolhoso. O “impetigo comum”, descrito por alguns autores (Belda), é classificado como impetigo não-bolhoso por outros autores.
Aqui, abordaremos conforme a classificação do tratado de dermatologia, Jean L. Bolognia – 4ª edição.
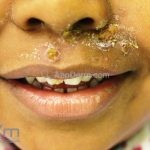
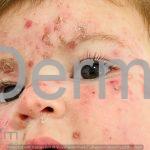
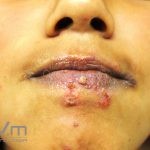
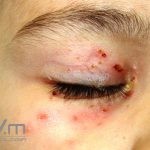
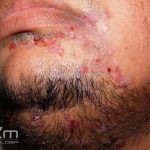
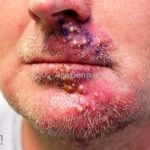
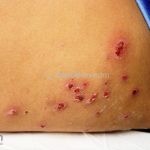
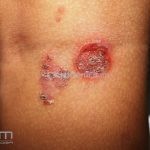
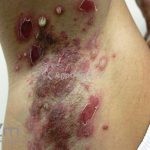
Impetigo não-bolhoso: inicialmente, notamos vesículas e/ou pústulas sobre uma placa eritematosa, que evolui rapidamente com formação de crostas melicéricas e extensão para a pele adjacente.
O processo costuma ser benigno e autolimitado, involuindo em 15 dias, sem deixar cicatriz. A face (em regiões periorificiais) e as extremidades são os locais mais acometidos. Linfadenopatias podem acompanhar o quadro.
Complicações do impetigo não-bolhoso: ectima, erisipela, escarlatina e endocardite bacteriana. Em 5% dos casos, o impetigo não bolhoso causado por Streptococcus pyogenes (proteína M tipos 1, 4, 12, 49, 55, 57, 60) resulta em glomerulonefrite pós- estreptocócica aguda. O risco de glomerulonefrite não altera com o uso de antibióticos. Febre reumática não está associada ao impetigo.
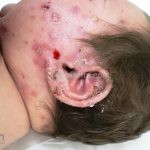
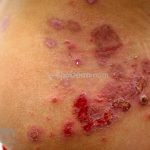
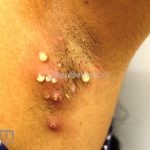
Impetigo bolhoso: inicia com pequenas vesículas que logo se transformam em bolhas de 1-2cm, após, as bolhas se rompem e evoluem com a formação de um colarete na periferia da lesão e sem formação de crostas grosseiras. O quadro, se não tratado, involui em 3-6 semanas. Os locais mais acometidos são a face, tronco, nádegas, períneo, axilas e extremidades. Não há linfadenopatias.
Complicações do impetigo bolhoso: síndrome da pele escaldada estafilocócica (SSSS).
AppDerm®
Diagnóstico:
Clínico, bacteriológico, histopatológico.
Histopatológico: no impetigo não-bolhoso, encontramos pequenas vesículas neutrofílicas na epiderme e, frequentemente, há espongiose sob pústulas. Na derme superior, ocorre um infiltrado intenso de neutrófilos e linfócitos.
Os cocos Gram-positivos são encontrados na lesão.
No impetigo bolhoso, a clivagem ocorre dentro da camada granulosa. Células inflamatórias e bactérias são encontradas dentro das bolhas. Na derme superior, ocorre um infiltrado neutrofílico.
Coloração: Gram (bactérias)
AppDerm®
Diagnósticos diferenciais:
Varicela, prurigo estrófulo, herpes simples, escabiose, pustulose subcórnea.
AppDerm®
Tratamento:
Higiene local.
Antibióticos tópicos (para casos não complicados): mupirocina 2%, ou retapamulina 1%, ou ácido fusídico 2% .
Antibióticos sistêmicos (nos casos extensos): amoxicilina/ácido clavulânico, ou doxiciclina, ou cefalexina, ou clindamicina, ou sulfametoxazol/trimetoprima, ou azitromicina, ou claritromicina.
Impetigo complicado: Ceftriaxona IV (primeira linha), ou ampicilina/sulbactam IV (segunda linha), ou cefuroxima IV (segunda linha).
AppDerm®