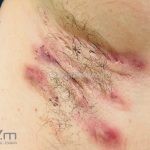
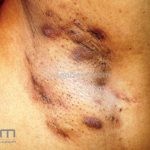
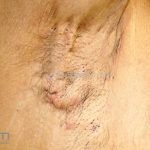
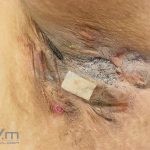
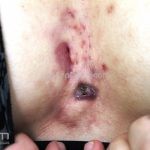
Hidradenite supurativa (acne inversa)
Etiologia:
Foi considerada uma doença inflamatória crônica e supurativa das glândulas apócrinas.
Atualmente, acredita-se que a doença tenha origem no epitélio folicular, desta forma, o nome da doença vem sendo substituído por acne inversa.
O quadro inicia com um tampão de queratina que obstrui e provoca dilatação folicular, posteriormente, ocorre ruptura do folículo, colonização bacteriana e reação inflamatória.
Os microrganismos mais comumente isolados são Staphylococos coagulase-negativos, em particular, o Staphylococcus epidermitis e o Staphylococcus aureus.
O estímulo androgênico parece ter um papel secundário.
Fatores de risco: genética, obesidade, diabete, anemia, tabagismo, irritantes, hormônios e síndrome da oclusão folicular.
Existe uma forma familiar com herança autossômica dominante. Mutações em três genes foram associados (NCSTN, PSEN1 e PSENEN).
Aumento de IL-1ß e TNF-∂ foi observado em culturas da pele lesionada.
Aumento dos níveis de IL-2 no soro foram correlacionadas com doença em atividade.
Há aumento das IL-12, IL-17, e IL-23 na pele lesionada.
Por último, foi observado um alto número de cópias de beta-defensinas, conferindo a suscetibilidade genética para hidradenite.
AppDerm®
Dados Epidemiológicos:
Acomete 1% da população, sendo mais comum nas mulheres. (3:1)
Ocorre em pessoas de 11 a 50 anos de idade, com média de 23 anos.
Menos de 2% dos afetados possuem menos de 11 anos de idade.
É extremamente raro antes da puberdade ou após a menopausa.
Mais frequente em fototipos altos.
AppDerm®
Manifestações Clinicas:
O quadro, geralmente, inicia após a puberdade.
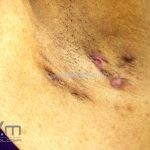
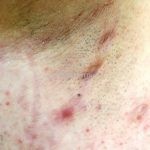
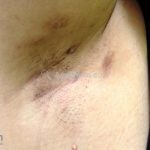
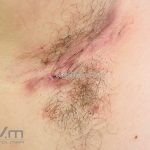
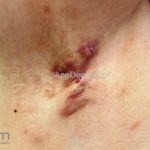
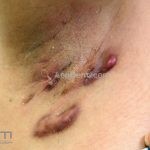
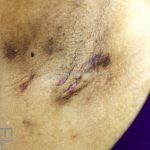
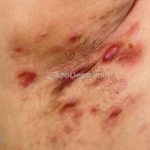
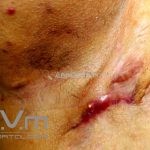
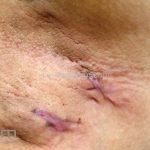
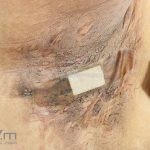
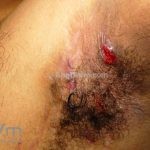
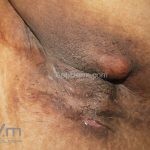
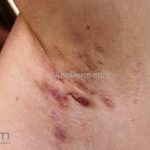
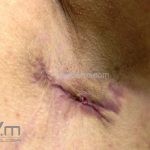
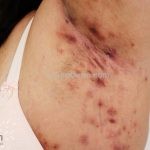
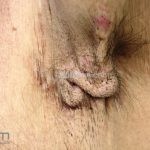
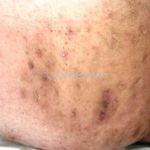
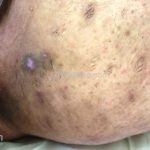
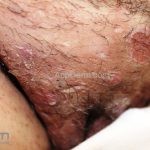
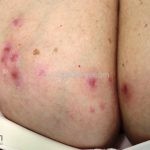
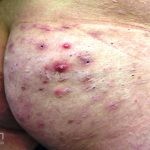
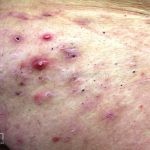
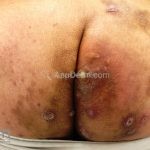
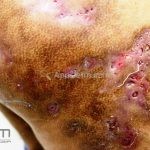
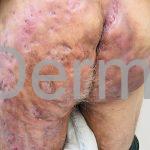
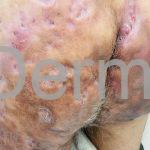
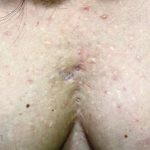
As lesões são pápulas e nódulos inflamatórios, que evoluem rapidamente, formando coleções purulentas e fístulas que drenam na superfície da pele. A dor é intensa. Ao cicatrizar ocorre formação de bridas e cicatrizes hipertróficas.
Acomete topografias de glândulas apócrinas, como axilas, regiões inguinocrural e perineal, aréolas, sulco inframamário e região periumbilical.
Complicações locais: restrição da mobilidade, cicatrizes, fístulas (uretra, bexiga, peritônio e reto), úlceras genitais, edema, aumento da genitália externa e carcinoma espinocelular.
Complicações sistêmicas: anemia, hipoproteinemia, proteinúria, amiloidose, ceratite intersticial, doença renal e sepse.
Síndrome da oclusão folicular: acne inversa, acne conglobata e foliculite dissecante, quando associada ao cisto pilonidal, chamamos de tétrade da oclusão folicular.
Síndrome PASH: pioderma gangrenoso, acne e hidradenite supurativa.
Síndrome PAPASH: síndrome PASH + artrite piogênica.
Síndrome SAPHO: sinovites, acne (incluindo hidradenite), pustulose, hiperostose e osteítes.
AppDerm®
Diagnóstico:
Clínico, cultura para bactérias, histopatológico, ultrassom.
Histopatológico: ocorrem oclusões dos óstios foliculares e dos ductos apócrinos com queratina; infiltrado misto e denso de linfócitos, neutrófilos e plasmócitos circundando folículos e tecido adjacente; e formação de abscessos com destruição de estruturas anexiais.
Sistema de estadiamento Hurley: estágio 1 (um ou mais abscessos sem nenhuma cicatriz ou fístulas); estágio 2 (um ou mais abscessos recorrentes distantes, com fístulas e cicatriz); estágio 3 (múltiplas fístulas intercomunicantes e abscessos ao longo de uma região afetada).
AppDerm®
Diagnósticos diferenciais:
Furunculose, tuberculose, actinomicose, fístulas retais, doenças inflamatórias intestinais, granuloma inguinal.
AppDerm®
Tratamento:
Medidas gerais: higiene local, uso de antitranspirantes em spray, não usar roupas apertadas, não fumar, perder peso.
Estágio 1 de Hurley:
Triancinolona 5mg/ml, intralesional (em lesões recentes).
Clindamicina tópica.
Erradicação de S. aureus com mupirocina tópica em nariz, axilas, umbigo e região perianal.
Antibióticos sistêmicos (isolados ou em combinação): rifampicina + clindamicina, tetracilina, doxiciclina, minociclina, dapsona e sulfametoxazol-trimetoprima.
Terapia hormonal: finasterida.
Estágio 2 de Hurley:
Antibióticos sistêmicos (vide acima).
Retinoides orais: acitretina (melhores resultados), isotretinoína (preferido em mulheres férteis).
Agentes imunossupresores: incluindo adalimumab, infliximab e ciclosporina.
Intervenção cirúrgica (excisão da área e cicatrização por segunda intenção).
Lasers: CO2 e Nd:YAG.
Estágio 3 de Hurley:
Todos os tratamentos anteriores.
Excisão ampla da área acometida.
Outros tratamentos relatados como benéficos: Anakinra (antagonista do receptor da IL-1); ustekinumab (inibidor IL-12/23); metformina; gluconato de zinco; resorcina tópica; toxina botulínica A; terapia fotodinâmica; e crioterapia
AppDerm®