Granuloma anular
Etiologia:
Desconhecida.
Com base nas subpopulações de células T encontradas nas lesões de granuloma anular, uma reação de hipersensibilidade tardia a um antígeno desconhecido foi postulada como evento precipitante.
Semelhanças morfológicas com outros processos granulomatosos sugerem que a doença é causada por uma reação inflamatória Th1, com elevações de linfócitos IL-2R positivos, linfócitos produtores de IFN-y e produção de TNF por macrófagos. Esses linfócitos liberam citocinas inibidoras de macrófagos, que fazem com que os monócitos se acumulem na derme e liberem enzimas lisossômicas que podem degradar o tecido conjuntivo.
Um estudo ultraestrutural constatou que a principal alteração é a degeneração das fibras elásticas e sugeriu que essa doença seja, principalmente, um distúrbio de lesão do tecido elástico.
Trauma, reações a picadas de insetos, teste tuberculínico, vacinação, raios UV’s, Borrelia, infeções virais (EBV, HIV, hepatites, herpes-zóster), bartoneloses, sarcoidose, diabete, tireoidites e neoplasias (linfomas) foram propostos como desencadeantes.
Casos familiares têm sido relatados, incluindo casos em gêmeos idênticos. Foram associados com os fenótipos HLA-B8 (forma localizada), HLA-A29, HLA-31 e HLA-Bw35 (forma generalizada).
AppDerm®
Dados Epidemiológicos:
Dois terços dos pacientes tem menos que 30 anos de idade.
Há predomínio no sexo feminino (2:1).
AppDerm®
Manifestações Clinicas:
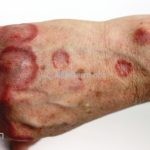
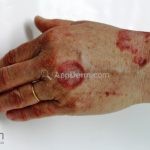
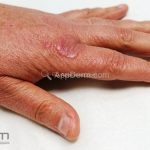
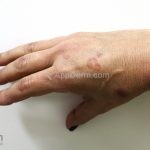
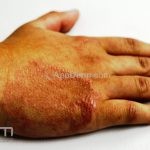
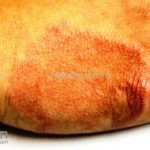
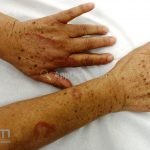
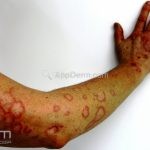
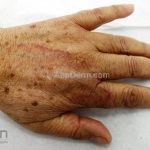
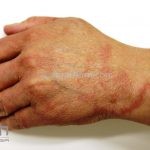
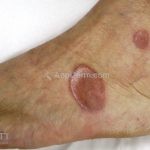
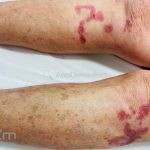
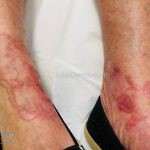
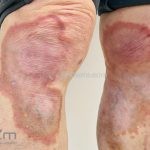
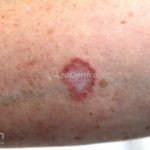
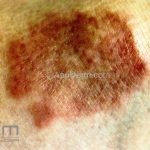
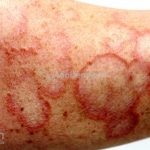
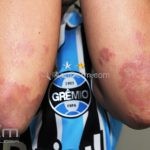
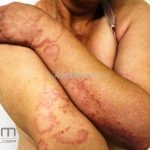
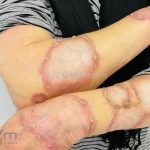
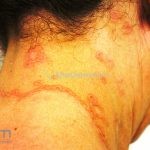
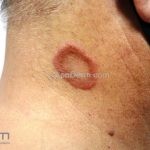
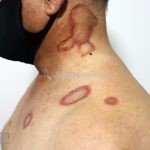
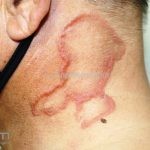
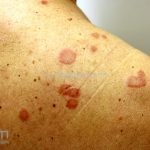
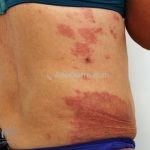
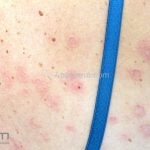
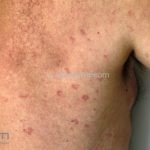
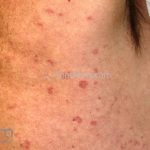
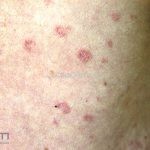
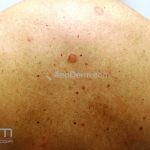
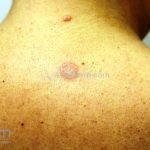
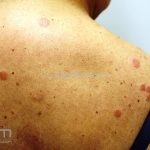
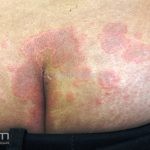
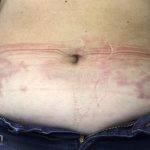
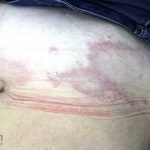
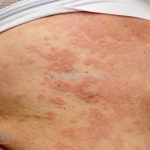
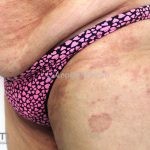
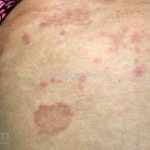
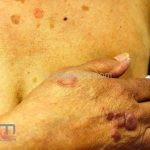
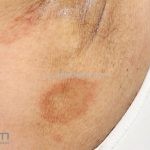
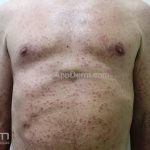
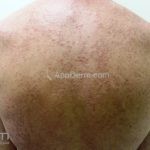
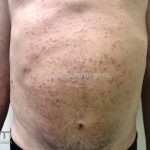
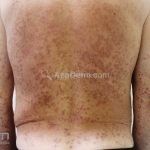
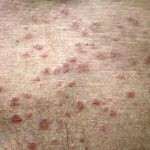
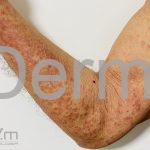
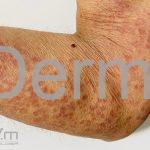
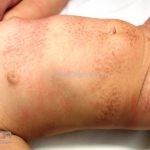
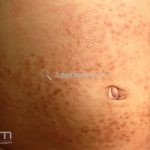
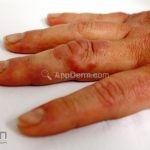
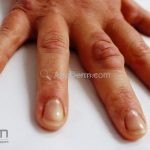
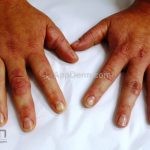
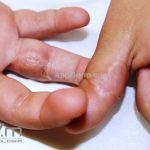
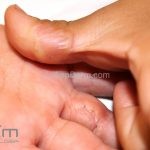
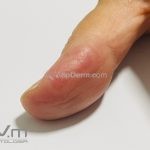
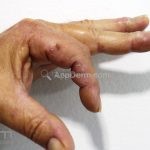
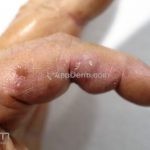
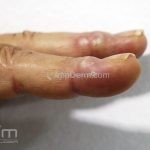
Classicamente, o granuloma anular apresenta-se como placas arciformes a anulares, localizadas nas extremidades de pessoas jovens. As placas podem ter coloração rosa, violácea ou cor da pele. As lesões costumam ser assintomáticas.
Forma localizada: as lesões são papulonodulares cor da pele ou levemente eritematosas, com 1-3mm de diâmetro, ao coalescer, as lesões assumem o formato anular característico da doença. As lesões crescem de maneira centrífuga e podem apresentar discromias residuais. Os locais mais acometidos são o dorso das mãos, dos dedos, e dos pés, além das superfícies extensoras dos membros.
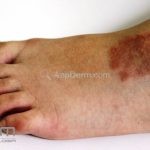
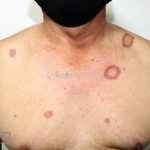
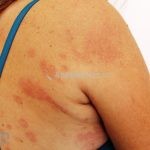
Forma generalizada (disseminada): ocorre em uma minoria de pacientes. É caracterizada por pápulas normocrômicas ou eritematosas de distribuição simétrica no tronco e extremidades. Essa forma tem inicio tardio, é associada ao HLA-Bw35 e pode estar associada com doenças internas.
Forma subcutânea (profunda): são nódulos grandes, indolores e da cor da pele. Costuma ocorrer em crianças com menos de 6 anos de idade. As mãos, os pés, nádegas, face anterior na tíbia, o couro cabeludo e as pálpebras são os locais de acometimento. 50% dos pacientes apresentam a forma clássica associada.
Forma perfurante: múltiplas pápulas eritematosas e descamativas com umbilicação central. Ocorrem no dorso das mãos e dedos. Ao histopatológico, há eliminação transepidérmica de colágeno degenerado. Essa forma pode ocorrer sobre cicatrizes de herpes-zóster.
Forma actínica: descrita por alguns autores. As lesões ocorrem somente em áreas de exposição solar, tem sido associadas à infecção pelo HIV.
Forma eritematosa: descrita em 1979. Observado em pessoas idosas.
Obs: as formas clássica e perfurante podem ocorrer sobre cicatrizes de herpes-zóster.
AppDerm®
Diagnóstico:
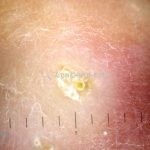
Clínico e histopatológico (algumas lesões desaparecem após a biópsia).
Histopatológico: ocorre degeneração focal do colágeno e das fibras elásticas, com depósito de mucina e um infiltrado linfo-histiocitário intersticial e perivascular na derme. A chave para o diagnóstico histológico é a presença de mucina mais a identificação de histiócitos em um dos dois padrões. O mais comum (50-70% dos casos) é o padrão intersticial ou infiltrativo, onde os histiócitos dispersos então distribuídos entre as fibras de colágeno. A degeneração das fibras de colágeno é mínima, mas a deposição granular e basofílica de mucina entre os feixes de colágeno pode ser destacada com colorações. O segundo padrão (25-50% dos casos) é mais evidente e mais fácil de diagnosticar. Consiste em granulomas em paliçada com degeneração central do tecido conjuntivo circundado por histiócitos e linfócitos. Mucina é abundante no centro do granuloma, e fibrina, neutrófilos e poeira nuclear podem estar presentes.
As alterações vasculares são variáveis, incluem depósito de fibrina, C3 e IgM nas paredes dos vasos (detectadas por IFD) e oclusão do lúmen vascular. A presença de vasculite leucocitoclástica ou granulomatosa ou uma vasculopatia trombótica é preditiva de doença sistêmica associada, e a possibilidade de dermatite granulomatosa e neutrofílica em paliçada como reflexo de distúrbios como artrite reumatóide precisa ser considerada.
No granuloma anular profundo, o padrão granulomatose em paliçada se estende até a derme profunda e o subcutâneo.
Na forma perfurante, há um infiltrado histiocítico com eliminação transfolicular e/ou transepidérmica de inflamação granulomatosa.
Colorações: ferro coloidal e Alcian blue (para identificar a mucina).
AppDerm®
Diagnósticos diferenciais:
Necrobiose lipoídica, granuloma actínico de O`Brien, eritema anular centrífugo, eczema numular, sarcoidose, dermatofitose, gota, xantomas, molusco contagioso, calcinose cutânea, nódulo reumatoide, verrugas planas, sífilis, dermatoses perfurantes.
AppDerm®
Tratamento:
Corticoides tópicos de alta potência com ou sem oclusão, e injeção intralesional.
Crioterapia.
Fototerapia PUVA.
Laser de CO2.
Tacrolimus e Pimecrolimus tópicos.
Terapia fotodinâmica.
Terapia sistêmica é reservado para os casos graves.
Niacinamida oral (nicotinamida 500mg/3x/dia).
Isotretinoína (0,5-0,75mg/kg/dia).
Hidroxicloroquina (6mg/kg/dia).
Cloroquina (3mg/kg/dia).
Dapsona (100mg/dia).
Clorambucil (2mg/3x/dia).
AppDerm®