Dermatomiosite
Etiologia:
Desconhecida.
Fatores genéticos associados: HLA-DR3 e B8 (dermatomiosite juvenil); HLA-DR52 (anti-JO1); HLA-DR7 e DRw53 (anti-Mi2); HLA B14 e B40 (sd. sobreposição); HLA-DRB1*15021 (dermatomiosite juvenil em japoneses).
Fatores imunológicos associados: presença de linfócitos CD8+ na pele e músculos; expressão Ki67 e p53 em queratinócitos expostos à radiação UVB; associação com doenças auto-imunes (tireoidite de Hashimoto, doença de Graves, miastenia gravis, diabete melito tipo 1, cirrose biliar primária, dermatite herpetiforme, vitiligo, outras colagenoses).
Fatores infecciosos associados: Escherichia coli, Coxsackievírus-9, picornavírus, AIDS, ecovírus.
Fármacos associados: hidroxiureia, D-penicilamina, inibidores TNF-alfa, AINEs, estatinas, fibratos, ciclofosfamida, ipilimumabe, vacina BCG, fenitoína, omeprazol, alfuzosina, interferon-alfa2b, tegafur, etoposídeo, articaína, sulfacetamida de sódio (colírio oftálmico), tegafur, terbinafina, ácido zoledrônico.
Neoplasias associadas: ovário, cólon, mama, pulmão, estômago, pâncreas, linfomas, etc.
AppDerm®
Dados Epidemiológicos:
Doença incomum.
Acomete crianças e adultos após os 40 anos de idade.
Mais comum em mulheres (2:1)
Em adultos, a associação com neoplasias pode ocorrer em 50% dos casos.
AppDerm®
Manifestações Clinicas:
Pode apresentar apenas acometimento cutâneo sem miosite (forma amiopática) e eventualmente só de acometimento muscular.
O início é gradual com pródromos vagos seguidos de edema dos membros, dermatite e inflamação muscular.
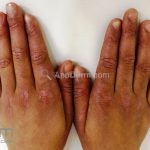
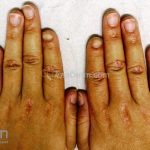
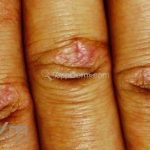
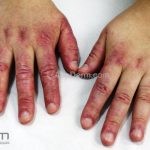
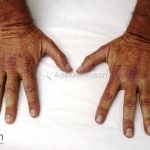
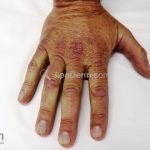
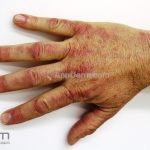
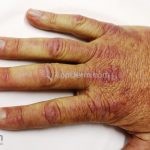
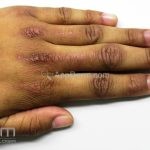
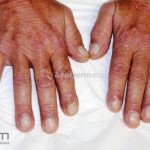
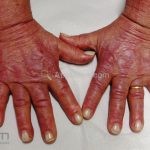
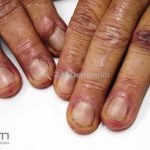
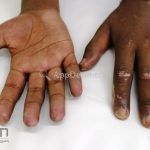
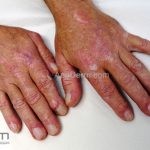
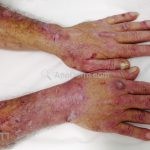
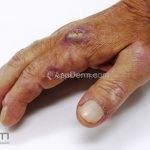
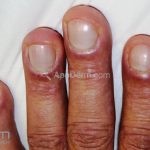
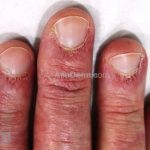
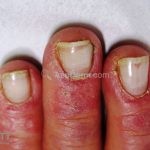
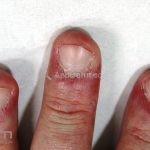
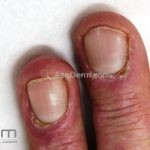
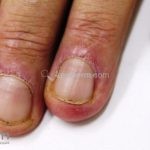
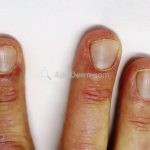
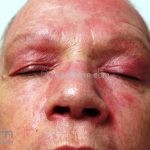
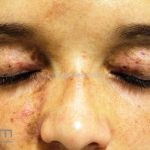
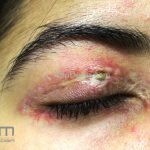
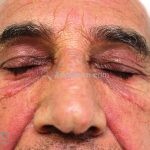
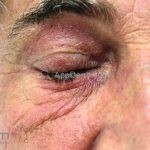
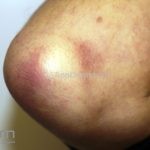
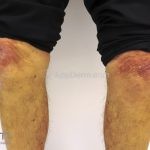
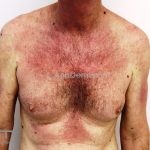
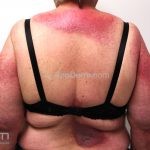
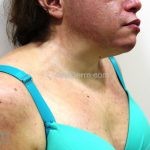
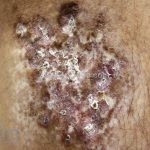
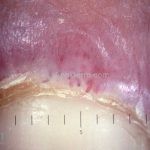
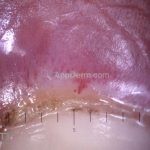
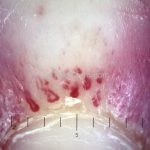
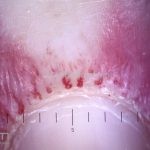
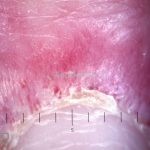
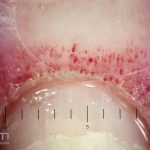
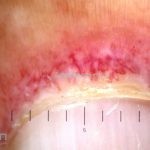
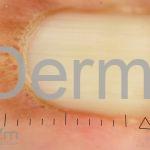
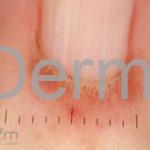
Na pele, podemos encontrar eritema e edema ao redor dos olhos (heliotropo); pápulas achatadas liquenoides no dorso das articulações interfalangeanas, cotovelos, joelhos e tornozelos (pápulas de Gottron); eritema violáceo sobre as articulações interfalangeanas, cotovelos e joelhos (sinal de Gottron); eritema periungueal (sinal de Keinig); telangiectasias periungueais (marcador atividade de doença); distrofias cuticulares nas mãos; áreas de poiquilodermia podem ocorrer na nuca, região dorsal superior e V do decote (sinal do xale); eritema, descamação e prurido em couro cabeludo; eritema flagelado; erosões; e ulcerações podem estar presentes.
Calcificações subcutâneas são comuns em formas juvenis.
As lesões cutâneas precedem as lesões musculares na maioria dos casos.
A miopatia afeta os grupos musculares proximais, especialmente, os extensores (tríceps e quadríceps).
Doença cardíaca é o principal fator prognóstico.
Síndrome antissintetase: febre, mãos de mecânico, poliartrite erosiva, fenômeno de Raynaud, doença pulmonar intersticial e positividade para o anticorpo anti-JO1.
AppDerm®
Diagnóstico:
Clínico, laboratorial, histopatológico e radiológico.
Histopatológico: na pele, encontramos atrofia da epiderme, hiperqueratose, perda das cristas epidérmicas, dermatite de interface vacuolar, apoptose de queratinócitos (corpos citoides), incontinência pigmentar, infiltrado linfocitário perivascular superficial, edema dérmico e depósitos de mucina.
No músculo, encontramos infiltrado celular inflamatório crônico com necrose e regeneração.
Sorologia: FAN (pode ser negativo); anti-JO1 (sd. antissintetase); anti-Mi2 (forma juvenil, bom prognóstico); anti-SRP (miopatia necrosante do adulto); anti-p155/140 (miosite associada a malignidade, grave); anti-p 140 (forma juvenil com calcinose).
Bioquímicos: elevação das enzimas musculares como CPK, DHL, aldolase e TGO.
Outros: eletromiografia, biópsia muscular (tríceps), ressonância magnética e ecocardiograma.
Investigar malignidades no momento do diagnóstico e anualmente por 3 anos: sangue oculto nas fezes, PSA (nos homens), CA-125 (mulheres), mamografia, ultrassom transvaginal, TC de tórax, abdômen e pelve, colonoscopia e endoscopia digestiva alta.
AppDerm®
Diagnósticos diferenciais:
Lúpus eritematoso sistêmico, dermatite seborreica, dermatite de contato alérgica e foto-alérgica, eritema multiforme, farmacodermias.
AppDerm®
Tratamento:
Terapia sistêmica:
Corticosteroides sistêmicos até 1 mg/kg/dia (reduzido gradualmente para 50% ao longo de 6 meses e para zero ao longo de 2-3 anos). Opção de usar em pulsos (dose dividida ou dias alternados)
Metotrexato 5-25mg/semana (VO, SC ou IM).
Azatioprina 2-3mg/Kg/dia (VO).
Outros: altas doses de IVIg (2g/kg/mês); micofenolato de mofetil (1g VO 2x/dia); ciclofosfamida em pulsos (0,5-1,0 g/m2, IV, por mês); clorambucil (4 mg/dia VO); ciclosporina (3-5 mg/kg/dia, VO); rituximabe (375 mg/m2/infusão para 4 infusões, IV, semanais); tacrolimus (0,12 mg/kg/dia, VO); inibidores TNF-a (infliximab, etanercept); fludarabina; transplante de células-tronco hematopoiéticas; plasmaferese.
Lesões cutâneas:
Fotoproteção.
Corticosteroides tópicos.
Tacrolimus tópico.
Hidroxicloroquina (200 mg /2x/dia, VO).
Cloroquina (250 mg/ dia, VO).
Hidroxicloroquina (200 mg /2x/dia, VO) ou Cloroquina (250 mg/ dia, VO) mais quinacrina (100 mg/dia, VO).
Metotrexato 5-15 mg / semana (VO, SC ou IM).
Micofenolato de mofetil.
Altas doses de IVIg (2g/kg/mês).
Outros: retinoides; dapsona; talidomida; leflunomida; antiestrogênicos (tamoxifeno, anastrazol); inibidores TNF-a (infliximab, etanercept); rituximabe; tacrolimus oral; tofacitinibe.
AppDerm®