Dermatite atópica
Etiologia:
É uma doença genética complexa que frequentemente está acompanhada de outras desordens atópicas como rinoconjuntivite alérgica, asma, alergias alimentares, e, menos frequente, a esofagite eosinofílica.
A patogênese pode ser dividida em três maiores categorias:
(1) disfunção de barreira cutânea, (2) desregulação imunológica, e (3) alteração do microbioma.
Qualquer um deles pode ser modulado por fatores genéticos e ambientais.
Fatores genéticos: Genes que codificam proteínas epidérmicas têm sido implicados na doença: FLG (filagrina), SPINK5 (inibidor serino-protease LEKTI), FGL2, KLK5, KLK7, CLDN1, SPRR3, TMEM79.
Mutações em CARD11 foram identificadas em famílias com dermatite atópica severa.
Disfunção de barreira cutânea: Perda de água transepidérmica, disfunção da filagrina e outras proteínas estruturas (loricrina, corneodesmosina, involucrina, SPRR3/4, claudin-1, e proteína do envelope cornificado tardio 2B); alteração dos lipídios do estrato córneo.
Níveis elevados de serina proteases (KLK5/7) foram observados em lesões de dermatite atópica. Outros fatores que contribuem para piorar a barreira cutânea incluem o aumento do pH de suprefície e proteases exógenas oriundas de ácaros domésticos e pólens, S. aureus e Malassezia.
Os defeitos da barreira cutânea associados aos fatores ambientais provocam o desencadeamento da resposta imunológica. Lesões agudas têm predominância de citoquinas Th2 (IL-4, IL-5, IL-13, IL17E/IL-25, IL-33, TSLP-linfoproteína estromas tímica).
As citoquinas Th2 diminuem a expressão de proteínas como a loricrina, filagrina, involucrina, assim como os peptídeos antimicrobianos ß-defensinas-2/3. As IL-4 e IL-13 promovem resposta Th2, aumentam a produção de IgE, recrutam eosinófilos, e ativam STAT6. A IL-31 está associada ao prurido e prurigo nodular.
Exposição aos superantígenos de S. aureus produzem IL-31 rapidamente. IL-33 têm função protetora contra helmintos por promover resposta Th2. A expressão de IL-33 está aumentada nas lesões. Na fase crônica predominam citoquinas tipo Th1 (IL-12 e INF-y) e Th22. Citoquinas Th17 foram encontradas em ambas as fases da doença. IL-17 e IL-19 foram relacionadas a doença pediátrica.
Desencadeantes: clima (temperaturas extremas, baixa umidade); irritantes (lã, tecido áspero, transpiração, detergentes, solventes); infecções cutâneas (S. aureus, molusco contagioso) ou infecções sistêmicas (IVAS); alergias ambientais (ácaros domésticos, pólen, alérgenos de contato); alergias alimentares (10-30% dos casos moderados-severos, ovo > leite, amendoim, nozes, mariscos, soja, trigo)
AppDerm®
Dados Epidemiológicos:
Ocorre em 10 a 30% das crianças e 2 a 10% dos adultos.
A prevalência aumenta proporcionalmente ao peso, ao nascimento. A idade de início é subdividida em três. Início precoce: se manifesta nos primeiros dois anos de vida (45% antes dos 6 meses).
É o tipo mais comum, 60% dos casos entram em remissão por volta dos 12 anos de idade. Início tardio: começa depois da puberdade. Início em idosos: incomum, surge após os 60 anos de idade.
AppDerm®
Manifestações Clinicas:
História familiar e/ou pessoal de atopia. (asma ou rinite).
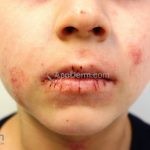
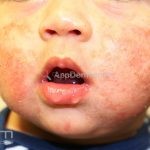
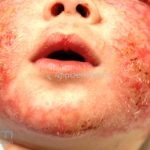
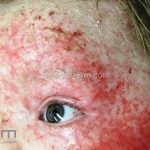
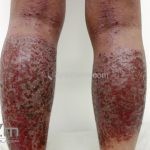
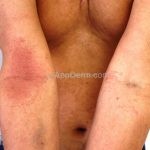
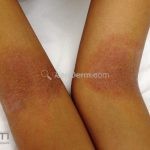
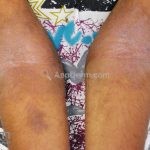
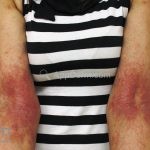
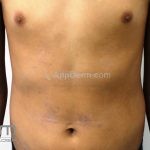
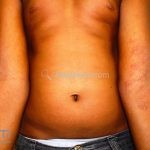
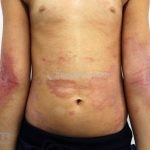
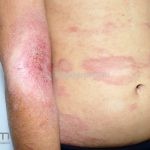
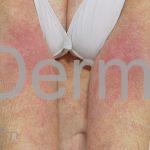
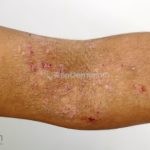
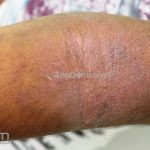
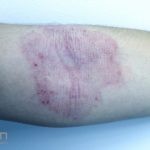
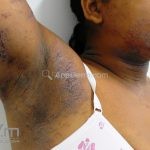
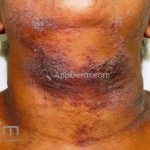
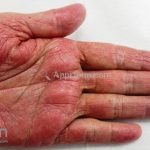
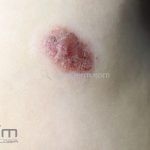
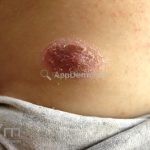
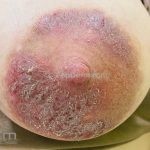
As lesões eczematosas aguda, subaguda e crônica são as lesões elementares mais encontradas nestes pacientes, estas lesões podem deixar manchas residuais.
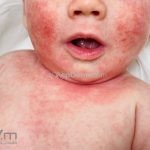
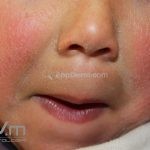
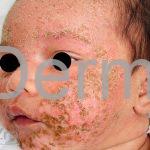
Dermatite atópica infantil (3 meses aos 2 anos): surge no segundo ou terceiro mês de vida, ocorrem pápulas edematosas e papulovesículas na face, bochechas e pescoço, poupando a parte central do rosto. Nesta fase, os eczemas predominam nas faces extensoras dos membros e a área da fralda costuma ser poupada.
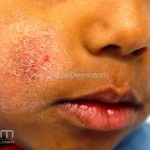
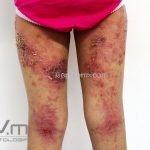
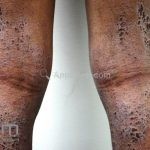
Dermatite atópica pré-puberal (2 aos 12 anos): as lesões se tornam menos exsudativas e tendem a liquenificar. Os eczemas vão se limitando às flexuras (fossas cubital, poplítea), cabeça (regiões periorificiais), pescoço, punhos, mãos e tornozelos.
Dermatite atópica da adolescência e do adulto (idade > 12 anos): predominam os eczemas subagudos e crônicos em áreas de dobras.
Dermatite atópica senil: (idade > 60 anos): é caracterizado por xerose evidente, a maioria dos pacientes não apresentam eczemas em flexuras.
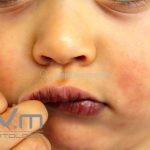
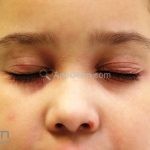
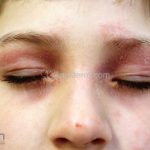
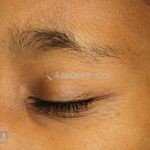
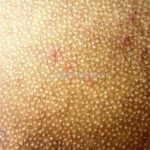
Características associadas a DA: xerose, ictiose vulgar, queratose pilar, hiperlinearidade palmoplantar, sinal de Hertoghe (afinamento da porção lateral das sobrancelhas), linhas de Dennie-Morgan (dobras horizontais e simétricas abaixo das pálpebras inferiores), olheiras, dobras em pescoço, dermografismo, etc.
Complicações: impetiginização (por S. aureus ou S. pyogenes); eczema herpético (erupção variceliforme de Kaposi), ceratoconjuntivite herpética e meningoencefalite, moluscos contagiosos generalizados, ceratoconjuntivite atópica (em adultos), ceratoconjuntivite vernal (em crianças que moram em climas quentes), ceratocone, catarata subcapsular (com catarata anterior mais especificamente relatada com a doença, sendo a catarata posterior a mais relatada), e descolamento de retina (raramente).
AppDerm®
Diagnóstico:
Clínico, através dos critérios: Hanifin-Rajka: (são necessários 3 critérios maiores e 3 menores)
Critérios maiores: prurido; morfologia e distribuição de lesões típicas na pele; dermatite crônica ou recidivante; e história familiar ou pessoal de atopia.
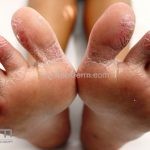
Critérios menores: xerose, ictiose, dermografismo, nível elevado de IgE sérica, idade precoce de surgimento, infecções secundárias, dermatite de mãos e pés, eczema de mamilo, queilite, conjuntivite recorrente, pregas de Dennie-Morgan, ceratocone, catarata subcapsular anterior, olheiras, palidez facial, pitiríase alba, dobras anteriores do pescoço, prurido na transpiração, intolerância à lã, queratose pilar, intolerância alimentar, influência ambiental na pele, dermografismo branco, urticária colinérgica e alopecia areata.
Critérios de Hanifin (adapatados pela AAD): Achados essenciais (devem estar presentes e são suficientes para o diagnóstico): prurido; eczemas com distribuição típica para a idade; doença crônica e recorrente.
Achados importantes (presentes na maioria dos casos, reforçam o diagnóstico): início durante a infância ou pré-infância; história pessoal ou familiar de atopia (IgE reatividade); xerose.
Achados associados (sugestivos para o diagnóstico, mas menos específicos): outra condição por deficiência de filagrina (queratose pilar, hiperlinearidade palmar, ictiose vulgar); proeminência folicular, liquenificação, prurigos; achados oculares (conjuntivite recorrente, catarata subcapsular anterior, pregas periorbitais, olheiras);
Outros achados locais (dermatite em região periauricular e perioral, pitiríase alba); respostas vasculares atípicas (palidez centro-facial, dermografismo branco, “delayed blanch”)
AppDerm®
Diagnósticos diferenciais:
Dermatite de contato alérgica ou irritativa, dermatite seborreica, pitiríase rubra pilar, psoríase, eczema numular, líquen simples crônico, queratose pilar, dermatite infecciosa associada ao HTLV-1, candidíase, pênfigo foliáceo, sd. de Netherton, sd. de Wiskott-Aldrich, doença de Hartnup, fenilcetonúria, histiocitoses de células de Langerhans, etc.
AppDerm®
Tratamento:
Medidas gerais (banho rápido, não usar esponjas de banho, manter as unhas curtas, etc). Evitar desencadeantes alimentares: leite, ovo, trigo, soja e amendoim (principalmente na DA infantil).
Utilizar hidratantes.
Anti-histamínicos de primeira geração (hidroxizina, dexclorfeniramina).
Corticosteroides tópicos (hidrocortisona, mometasona, desonida)
Antibióticos orais (quando necessário) Inibidores de calcineurina (pimecrolimo, tacrolimo).
Fototerapia com UVB-NB (casos moderados e graves).
Ciclosporina oral (casos graves).
Omalizumabe (anticorpo monoclonal anti-IgE).
Rituximabe (anticorpo monoclonal quimérico humano-murino, anti-CD20, inibe células B).
Mepolizumabe (anticorpo monoclonal, inibe a IL-5).
Dupilumabe (anticorpo monoclonal humano, contra IL-4 e IL-13).
Tralokinumab (inibidor da IL-13).
Abrocitinib (inibidor de JAK).
AppDerm®