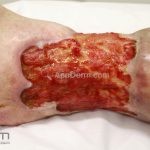
Pioderma gangrenoso
Etiologia:
É considerado uma discrasia neutrofílica, podendo estar associado com doenças internas.
As células inflamatórias, em atividade anormal, liberam quantidades elevadas de metaloproteinases da matriz 9 e 10, além do TNF-∂. Estes mediadores são os responsáveis pelo aumento progressivo da lesão. Além disso, há uma menor quantidade de metaloproteinases da matriz 1 e 26 nas bordas da lesão, dificultando a cicatrização.
Entre 50 e 70% dos pacientes apresentam doença ou condição sistêmica associada, que pode ocorrer antes, durante ou após o pioderma gangrenoso.
Doenças associadas: doenças inflamatórias intestinais, artrite reumatoide, leucemia mieloide aguda e crônica, leucemia de células pilosas, mielodisplasia, gamopatia monoclonal por IgA, policitemia vera, granulomatose de Wegener, arterite de Takayasu, hepatites B e C, insuficiência renal, disfibrinogemia, uso de interferon e ribavirina, diabete, obesidade, doença de Graves, síndrome de Sweet, doença de Behçet, dermatose pustulosa subcórnea.
Os pacientes com a síndrome PAPA (artrite piogênica, pioderma gangrenoso e acne) apresentam mutações no gene que codifica a proteína de ligação 1 do CD2.
A patergia, presente em 20 a 30% dos pacientes, pode iniciar ou agravar as lesões de pioderma gangrenoso.
AppDerm®
Dados Epidemiológicos:
Ocorre em todas as raças e sexos.
Há predomínio nas mulheres entre 30 e 50 anos de idade.
4% dos casos ocorrem em crianças ou bebês.
AppDerm®
Manifestações Clinicas:
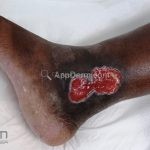
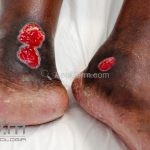
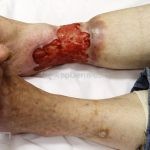
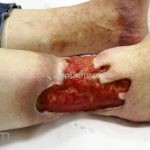
A lesão aguda característica do pioderma gangrenoso é uma úlcera dolorosa de crescimento rápido. Quando desenvolvida, a úlcera tem uma base purulenta com borda irregular subminada e escura que se estende centrifugamente. A úlcera deixa cicatriz atrófica, cribiforme e pigmentada. As lesões costuma ocorrer nos membros inferiores, especialmente na região pré-tibial, mas podem ocorrer em qualquer lugar, incluindo as membranas mucosas e periestomas.
Nas crianças, a aparência do pioderma gangrenoso é semelhante à que ocorre nos adultos. As lesões frequentemente envolvem a região da cabeça e a anogenital.
Manifestações clínicas extracutâneas foram descritas em ossos, pulmões, fígado, pâncreas, baço, rins, trato digestivo e SNC, provocadas por infiltrados neutrofílicos estéreis.
Infecção secundária e sepse são as principais causas de óbito, que pode ocorrer em pacientes com doenças associadas.
Existem diferentes variantes clínicas (bolhosa, pustular e granulomatosa/vegetante superficial), que são diferenciadas pela apresentação clínica, localização e doenças associadas.
Forma bolhosa ou vesicobolhosa: as lesões ocorrem na face e extremidades superiores, especialmente, no dorso das mãos.
Forma associada às doenças hematológicas (leucemia mieloide aguda, mielodisplasia, leucemia mieloide crônica).
Forma pustular: pequenas pústulas estéreis e múltiplas, que regridem sem deixar marcas, mas podem evoluir para a forma clássica. Forma associada às doenças intestinais (doenças inflamatórias, doença de Behçet, síndrome artrite-dermatose associada ao intestino).
Forma granulomatosa/vegetante superficial: lesão superficial que costuma acometer o tronco e geralmente ocorre após trauma (cirurgias). Não possui relação com doenças sistêmicas (excetuando um risco para doença renal e granulomatose de Wegener.
Pioestomatite vegetante: pioderma crônico, vegetante, estéril, das mucosas bucal e labial. Observada em pacientes com doença inflamatória intestinal.
AppDerm®
Diagnóstico:
Critérios para o diagnóstico de pioderma gangrenoso (requer ambos os critérios principais e pelo menos 2 critérios secundários):
Critérios principais: (1) progressão rápida de um úlcera cutânea dolorosa e necrolítica com borda irregular, violácea e subminada; (2) excluir outras causas de úlceras cutâneas.
Critérios secundários: (1) histórico sugestivo de patergia ou presença de cicatrizes cribiformes; (2) doenças sistêmicas associadas ao pioderma gangrenoso (doença inflamatória intestinal, artrite, gamopatia por IgA ou malignidade subjacente); (3) achados histopatológicos compatíveis; e (4) resposta rápida ao tratamento com corticoide sistêmico.
Diante de um paciente com pioderma gangrenoso, devemos fazer algumas investigações:
1. Anamnese meticulosa (revisar medicações) e exame físico;
2. Histopatológico na parte estéril da lesão;
3. Avaliação do trato gastrointestinal (parasitológico, sangue oculto, colonoscopia, radiografia, testes de função hepática e, se necessário, testes para hepatites;
4. Avaliação hematológica: plaquetas, esfregaço do sangue periférico e exame da medula óssea (se necessário);
5. Avaliação sorológica: eletroforese de proteínas séricas, eletroforese de imunofixação, FAN, anticorpos antifosfolipídios, anticorpos ANCA e VDRL.
6. Radiografia de tórax e análise de urina.
Histopatológico (pode não ser específico): nas lesões recentes, encontramos abscessos neutrofílicos intraepidérmicos ou subepidérmicos. Nas úlceras, há intensa necrose tecidual e um infiltrado neutrofílico denso e difuso na derme. Não há vasculite verdadeira.
Colorações: negativas para microorganismos (PAS e Gram).
AppDerm®
Diagnósticos diferenciais:
Micoses profundas, ectima gangrenoso, granulomatose de Wegner.
AppDerm®
Tratamento:
O tratamento consiste em reduzir o processo inflamatório da ferida para promover a cicatrização, reduzir a dor e controlar a doença sistêmica.
Evitar desbridamentos cirúrgicos para que o efeito da patergia não piore as lesões.
Avaliar o aspecto psicológico.
O tratamento padrão é a terapia local ou combinada com corticoides locais e sistêmicos com ou sem terapia sistêmica adjuvante.
Terapia sistêmica:
Prednisona 0,5-2 mg/kg/dia.
Dapsona 100-300mg/dia.
Metotrexate 15mg/semana.
Ciclosporina 3-5 mg/kg/dia.
Inibidores TNF-∂.
Terapia tópica:
Tacrolimus tópico 0,1%.
Corticoides tópicos (média e alta potência).
Acetonida de triancinolona 10mg/mL, intralesional (nas bordas la lesão).
Obs: pacientes em uso de corticoterapia sistêmica prolongada (> 3 meses) devem ser monitorados e receber suplemento de cálcio (1.500 mg/dia), vitamina D (800 UI/dia), e, em muitos casos, bifosfonatos.
AppDerm®