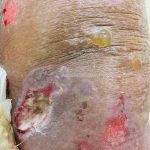
Penfigoide bolhoso
Etiologia:
Doença bolhosa autoimune subepidérmica.
Ocorrem respostas humoral e celular contra as moléculas
BPAg2 (180kD) e BPAg1 (230kD) dos hemidesmossomos.
O BPAg1 (230kD) localiza-se na placa hemidesmossômica, enquanto o BPAg2 (180kD) caracteriza-se por uma glicoproteína transmembranosa, cujo domínio extracelular ultrapassa a lâmina lúcida da zona da membrana basal, correspondendo aos filamentos de ancoragem (colágeno XVII).
Doenças associadas: neoplasias malignas (trato digestivo, bexiga, pulmões, linforoliferativas), doença inflamatória intestinal, artrite reumatoide, dermatomiosite, tireoidite de Hashimoto, lúpus eritematoso, trombocitopenia autoimune, psoríase, líquen plano, doença de Parkinson, demência, transtornos psiquiátricos e acidentes vasculares encefálicos.
Outros fatores associados: medicamentos (furosemida, espironolactona, D-penicilamina, captopril, amoxicilina, ciprofloxacina, iodeto de potássio, ouro, analgésicos, etc.), trauma, radioterapia, queimadura, irradiação UV (incluindo PUVA).
Em caucasianos, há uma associação significativa com o alelo DQB1*0301, enquanto na população japonesa a associação ocorre com os alelos DRB1*04, DRB1*1101 e DQB1*0302.
AppDerm®
Dados Epidemiológicos:
É tipicamente uma doença de pessoas idosas.
A incidência anual foi estimada em pelo menos 6 a 13 casos novos por milhão de habitantes.
O risco relativo para pacientes com mais de 90 anos parece ser
300 vezes maior do que para os pacientes com 60 anos de idade.
É raro na infância.
Não há predileção por raça ou sexo.
AppDerm®
Manifestações Clinicas:
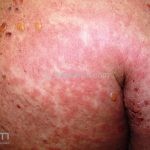
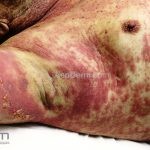
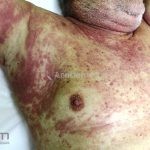
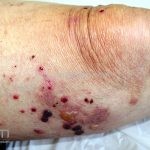
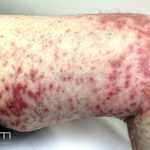
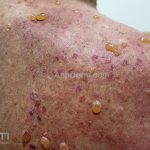
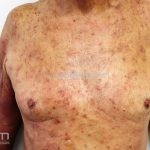
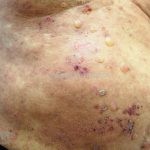
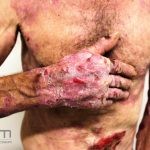
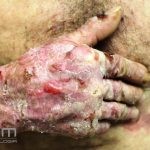
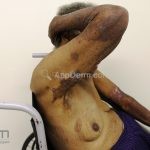
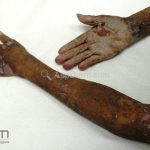
As manifestações do penfigoide bolhoso podem ser extremamente polimórficas.
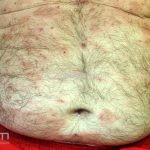
Na fase não bolhosa, sinais e sintomas inespecíficos são frequentes, com apenas um prurido intratável de brando a intenso, ou com lesões escoriadas, eczematosas, papular e/ou urticadas, que podem ser persistentes. Estes achados são inespecíficos e podem ser os únicos sinais da doença.
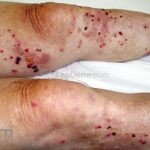
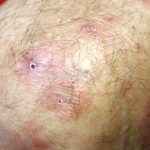
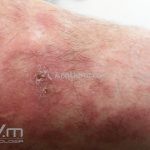
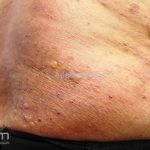
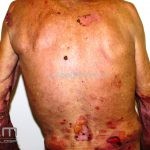
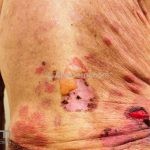
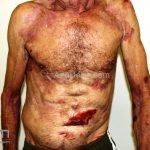
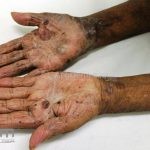
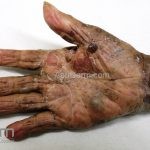
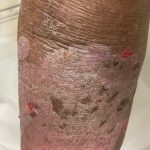
Na fase bolhosa, surgem vesículas e bolhas tensas em pele aparentemente normal ou eritematosa, junto com pápulas e placas urticadas e infiltradas, que podem assumir um padrão anular ou delineado. O conteúdo da bolha pode ser claro ou hemorrágico. Os locais mais acometidos são as áreas de atritos, como flexuras e extremidades. Ao regredirem, as bolhas deixam discromias e, ocasionalmente, milia.
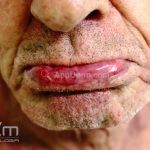
A cavidade oral é acometida em 10 a 30% dos casos.
Raramente, os olhos, o nariz, faringe, esôfago, e região anal são acometidos.
50% dos pacientes apresentam eosinofilia no sangue periférico.
Variantes clínicas: penfigoide gestacional, penfigoide infantil, penfigoide umbilical, penfigoide vulvar da infância, penfigoide pré-tibial (em áreas de irradiação ou membro paralisado), penfigoide vegetante (placas vegetantes intertriginosas) penfigoide disidrosiforme (mimetiza eczema disidrótico em região palmoplantar, penfigoide vesicular (simula a dermatite herpetiforme), penfigoide nodular (simula um prurigo nodular) e líquen plano penfigoide.
AppDerm®
Diagnóstico:
Clínico, histopatológico, imunofluorescência direta e indireta, Elisa.
histopatológico: bolha subepidérmica com infiltrado inflamatório dérmico composto principalmente de eosinófilos e neutrófilos. Na fase inicial não-bolhosa, os achados são inespecíficos, podendo ser encontradas fendas subepidérmicas, espongiose eosinofílica ou um infiltrado de eosinófilos na junção dermo-epidérmica.
IFD: depósitos lineares de IgG e C3 na zona da membrana basal.
IFI: IgG se depositam na membrana basal de epitélio escamoso estratificado (prepúcio humano) em 70 a 80% dos pacientes.
Salt Split Skin: é uma técnica que permite a diferenciação entre penfigoide bolhoso e epidermólise bolhosa adquirida.
No penfigoide bolhoso, a fluorescência fica no lado epidérmico (no teto) da bolha.
AppDerm®
Diagnósticos diferenciais:
Epidermólise bolhosa adquirida, lúpus eritematoso, dermatose bolhosa por IgA, porfiria cutânea tarda, penfigoide das membranas mucosas, pênfigo vulgar, pênfigo foliáceo.
AppDerm®
Tratamento:
Doença leve ou localizada:
Corticoesteroides tópicos (superpotentes). (1)
Corticoesteroides orais. (1)
Minociclina, doxiciclina ou tetraciclina isoladas ou em associação com nicotinamida. (1)
Eritromicina, penicilina. (3)
Dapsona, sulfonamidas. (3)
Imunomoduladores tópicos (tacrolimus). (3)
Doença extensa ou persistente:
Corticoesteroides tópicos (superpotentes). (1)
Corticoesteroides orais. Prednisona 0,5-1mg/kg/dia, até o controle das lesões, a retirada da medicação é gradual e pode levar de 6 a 9 meses (1). Associar (sempre que possível) clobetasol 10-30g/dia, sob oclusão, por até quatro meses. (1)
Azatioprina 2 a 3mg/kg/dia (utilizado como poupador de corticoides, dosar a enzima tiopurina-metil-transferase-TPMT; se o nível estiver baixo existe o risco de mielossupressão). (2)
Micofenolato de mofetil 1 a 2g/dia (utilizado como poupador de corticoides). (2)
Metotrexato 7,5 a 25mg/semana (utilizado como poupador de corticoides, acompanhar hepatotoxidade). (2)
Clorambucil. (3)
Ciclofosfamida 2mg/kg/dia (efeitos colaterais graves). (3)
Imunoglobulinas EV. (3)
Plasmaférese. (2)
Rituximab (anti-CD20). (3)
Omalizumab (anti-IgE). (3)
AppDerm®