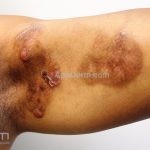
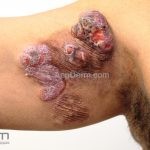
Micose fungoide
Etiologia:
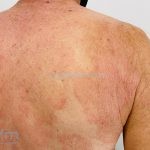
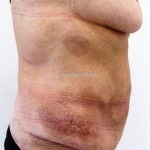
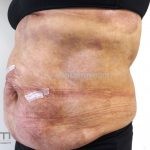
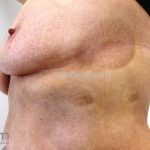
É considerada uma forma indolente e representa a forma mais comum dos linfomas cutâneos de células T.
Existem 4 variantes (WHO-EORTC): clássica, foliculotrópica, cútis laxa granulomatosa e reticuloide pagetoide, porém, na prática, são reconhecidas outras apresentações, como poiquilodérmica localizada ou generalizada, hipocrômica, hipercrômica, siringotrópica, vesicobolhosa, pustulosa, liquenoide, unilesional, palmoplantar, hiperqueratótica/verrucosa, papilomatosa/vegetante, ictiosiforme e eritrodérmica.
AppDerm®
Dados Epidemiológicos:
Corresponde a 60% dos casos de linfomas cutâneos.
Mais comum em idosos do sexo masculino.
AppDerm®
Manifestações Clinicas:
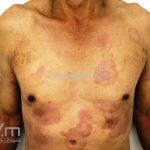
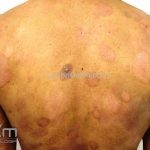
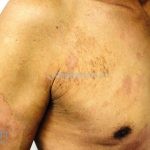
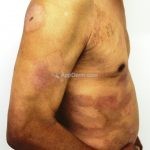
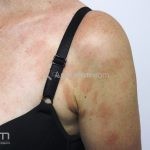
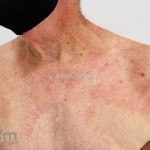
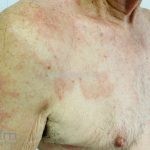
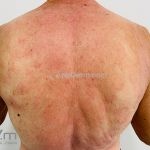
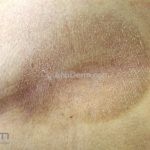
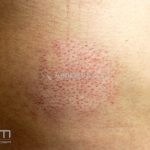
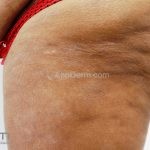
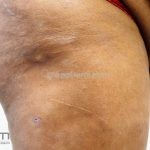
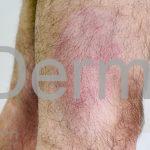
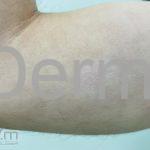
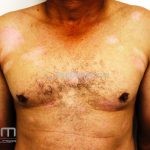
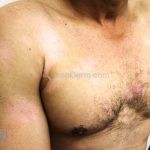
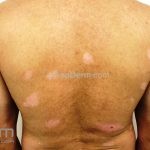
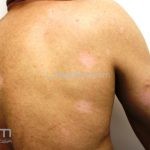
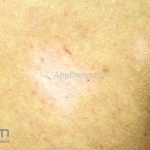
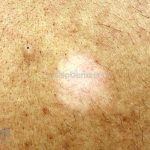
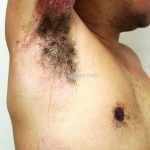
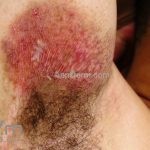
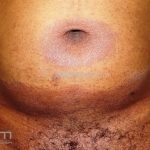
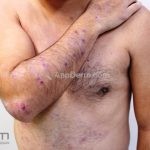
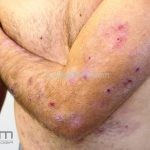
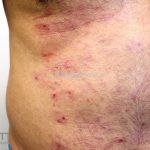
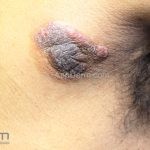
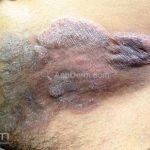
Forma clássica (CD2+, CD3+, CD4+, CD5+, CD8-, CD45RO+, TCR+, CD30-, com frequente perda dos antígenos CD7 e CD26): caracterizada por lesões tipo “patches” (máculas eritematosas, hipercrômicas ou hipocrômicas, dascamativas ou não); e lesões tipo placas (eritematosas, descamativas e infiltradas); nas formas mais agressivas, as lesões tumorais poderão ser encontradas em face e zonas flexurais.
A doença costuma evoluir lentamente, apenas uma pequena porcentagem de pacientes evolui com lesões tumorais, e uma porcentagem ainda menor morre em decorrência dos efeitos sistêmicos do linfoma. A micose fungoide pode iniciar-se em qualquer estágio da doença, e variantes atípicas podem coexistir com as formas típicas da doença.
Poucos pacientes evoluirão para a fase leucêmica da doença, a síndrome de
Sézary ou para linfoma de grandes células.
Forma foliculotrópica (CD3+, CD4+, CD8-, sendo comum a presença de células blásticas CD30+): é caracterizada pela presença do infiltrado linfocítico atípico com tropismo pelo folículo piloso. É considerada uma forma incomum e agressiva de micose fungoide. É a variante associada a mucinose folicular. A sobrevida em 5 anos varia de 70 a 80%.
Forma reticulose pagetoide (CD3+, CD4+, CD8 ou CD3+, CD4-, CD8+, é frequente a expressão de CD30): variante de baixo grau de malignidade, pode ser unilesional (descrita por Woringer-Kolopp) ou disseminada (descrita por Ketron-Goodman). Atualmente, o termo reticuloide pagetoide é utilizado apenas para a forma localizada. Os casos disseminados são classificados como linfoma primário cutâneo agressivo epidermotrópico de células T citotóxica CD8+, LCCT gama/delta+ ou micose fungoide tumoral.
Clinicamente, a reticuloide pagetoide se manifesta como uma placa solitária hiperqueratótica, eritemato-descamativa ou verrucosa. Em geral, localizada em extremidades inferiores de adultos jovens.
A evolução é lenta e progressiva. Disseminação extracutânea ou óbito nunca foram relatados.
Forma cútis laxa granulomatosa (CD4+, CD8 e CD45RO+, também são relatados CD30, CD3, CD5 e CD7): é rara, caracterizada pelo desenvolvimento lento de pele laxa em dobras flexurais. O envolvimento extracutâneo é pouco frequente, sendo a linfoadenite granulomatosa a manifestação mais comum.
A doença não oferece risco de vida, porém pode progredir e ser acompanhada de uma doença linfoproliferativa.
AppDerm®
Diagnóstico:
Avaliamos as três principais características da doença que interferem na evolução do paciente, a infiltração tumoral, o grau de atipia de células malignas, e o estado imunológico do paciente.
Devemos fazer um exame clínico (avaliar linfonodos); histopatológico; imunofenotipagem de linfócitos na pele; avaliação hematológica (hemograma, DHL, ß2-microglobulina, bioquímica, avaliação renal e hepática, imunofenotipagem com relação CD4/CD8, pesquisa de células de Sézary, sorologia para HTLV1 e análise do gene TCR); tomografia de tórax, abdômen e pelve. A biópsia de medula óssea é reservada para os pacientes com suspeita de síndrome de Sézary. A biópsia de linfonodos é indicada para linfonodos > 1,5cm, ou endurecidos, ou irregulares e fixos.
Histopatológico: epidermotropismo de linfócitos atípicos e formação microabscessos de Pautrier.
Imunofenótipo: muda de acordo com a apresentação clínica (vide nas manifestações clínicas).
AppDerm®
Estadiamento TNM para os LCCT:
T: (na pele).
T0: lesões clínicas ou histologicamente sugestivas de LCCT.
T1: placas limitadas, pápulas ou patches < 10% da superfície cutânea. T2: placas generalizadas, pápulas ou patches > 10% da superfície cutânea.
T3: tumor > 1.
T4: eritrodermia generalizada.
N: (linfonodos)
N0: ausência de linfonodos palpáveis, histologia negativa para LCCT.
N1: adenopatia palpável, histologia do linfonodo negativa para LCCT.
N2: ausência de linfonodos palpáveis, histologia positiva para LCCT.
N3: adenopatia palpável, histologia positiva para LCCT.
B: (sangue periférico)
B0: células atípicas não presentes < 5%.
B1: células atípicas circulantes > 5%.
M: (órgãos viscerais)
M0: ausência de acometimento.
M1: envolvimento visceral confirmado pelo histopatológico.
Estágio clínico:
Ia: T1/N0/M0
Ib: T2/N0/M0
IIa: T1-2/N1/M0
IIb: T3/N0-1/M0
III: T4/N0-1/M0
IVa: T1-a/N2-3/M0
IVb: T1-a/N0-3/M1
AppDerm®
Diagnósticos diferenciais:
Psoríase, eczemas, dermatofitose, hanseníase, pitiríase rubra pilar, pseudolinfomas, outras causas de eritrodermia.
AppDerm®
Tratamento:
Estágios: Ia, Ib e IIa
Terapias de primeira linha: PUVA, UVB, corticoides tópicos, radioterapia, banho de elétrons, mostarda nitrogenada, BNCU (carmustina).
Terapias de segunda linha: bexaroteno, interferon-alfa, retinoides, denileukin diftitox e baixas dose de metotrexato.
Estágios: IIb
Terapias de primeira linha: PUVA + interferon-alfa, banho de elétrons associado à radioterapia superficial localizada, PUVA e acitretina.
Terapias de segunda linha: bexaroteno, quimioterapia, denileukin diftitox.
Estágios: III
Terapias de primeira linha: PUVA + interferon-alfa, interferon-alfa, metotrexato, banho de elétrons, mostarda nitrogenada, fotoferese extracorpórea, PUVA + acitretina ou + bexaroteno.
Terapias de segunda linha: bexaroteno, quimioterapia.
Estágios IVa e IVb: o tratamento é paliativo.
AppDerm®