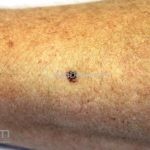
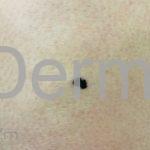
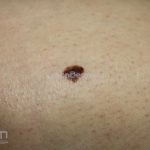
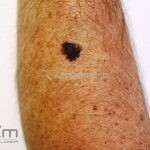
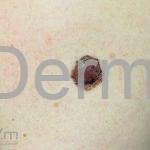
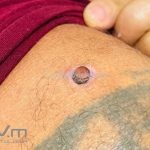
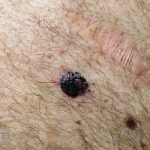
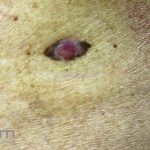
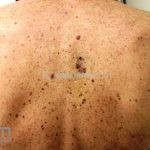
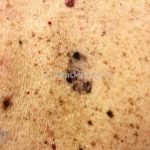
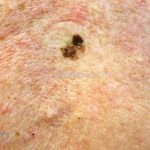
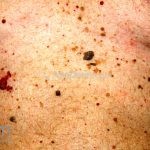
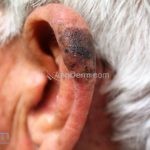
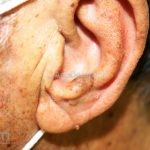
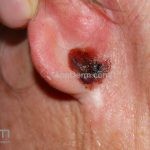
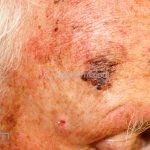
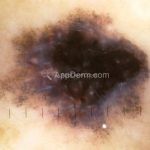
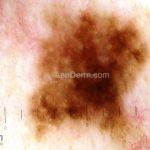
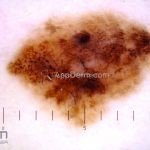
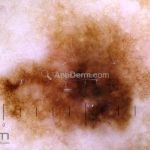
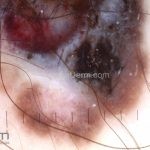
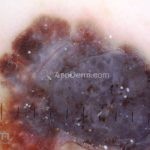
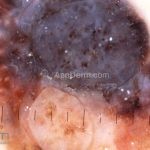
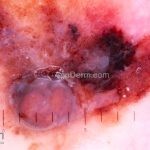
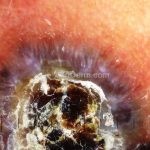
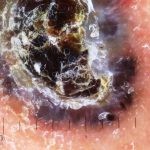
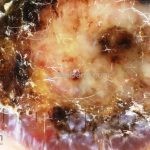
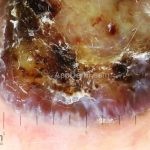
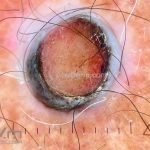
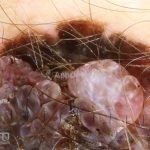
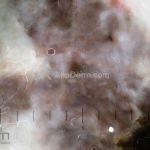
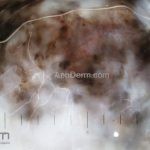
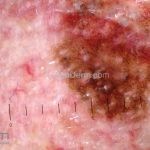
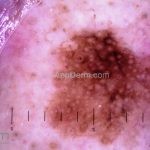
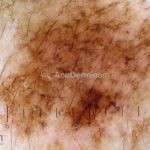
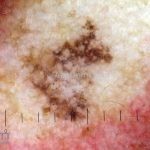
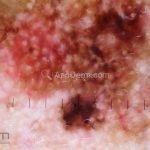
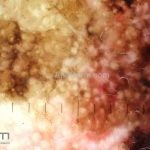
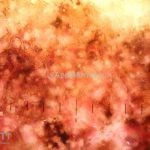
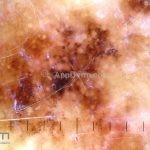
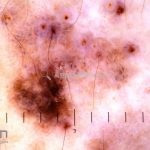
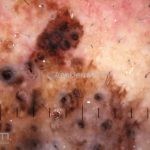
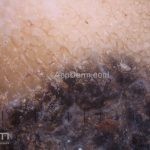
Melanoma
Etiologia:
É um tumor maligno que se origina nos melanócitos.
Fatores de risco: exposição à radiação ultravioleta, síndrome do nevo displásico, xeroderma pigmentoso, nevos congênitos gigantes, imunossupressão e genética.
Oncogene mutado e associações: c-KIT (melanoma de mucosa, acral e pele com fotodano crônico); NRAS (melanomas precoces); BRAF (melanomas precoces e pele com fotodano intermitente); BRAF/V600E (80% dos melanomas com alteração no BRAF); GNAQ (melanoma ocular e melanoma do nevo azul); CDKN2A (principal gene associado ao melamoma familiar).
AppDerm®
Dados Epidemiológicos:
Corresponde a 3 ou 4 % dos cânceres da pele, porém, é o maior causador de mortes.
É o tumor mais frequente em adultos jovens, sendo mais comum nos caucasianos.
2% dos melanoma ocorrem em pessoas com menos de 20 anos de idade.
Melanoma na infância é muito raro, apenas 0,3% dos melanomas ocorrem antes dos 14 anos de idade.
AppDerm®
Manifestações Clinicas:
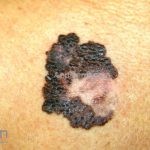
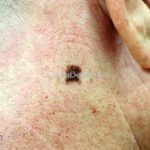
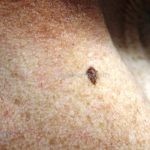
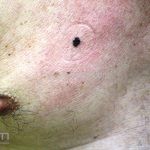
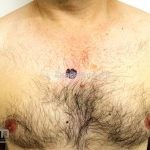
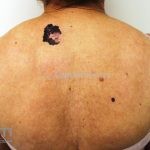
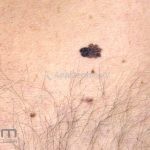
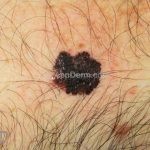
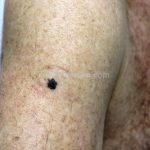
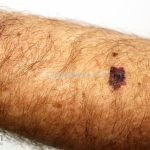
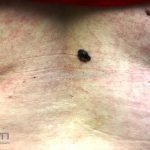
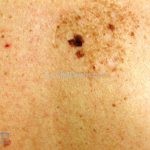
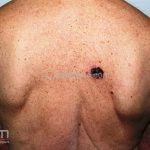
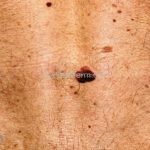
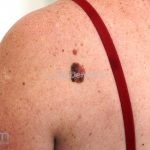
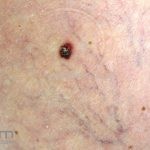
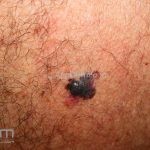
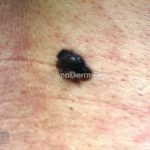
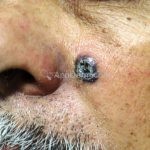
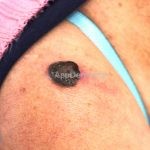
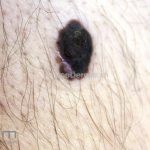
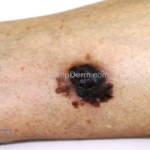
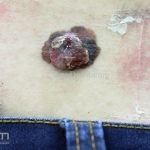
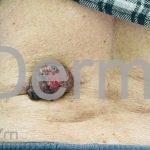
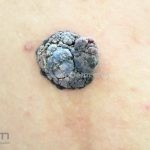
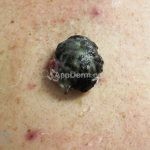
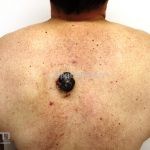
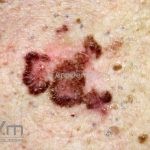
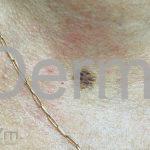
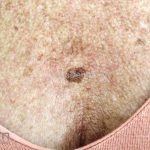
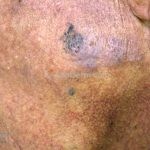
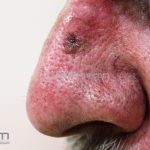
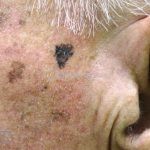
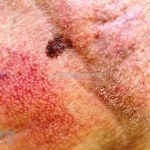
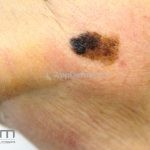
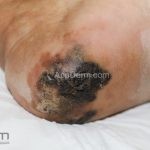
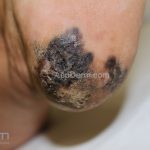
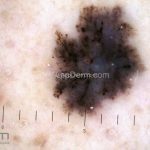
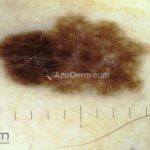
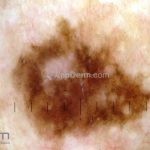
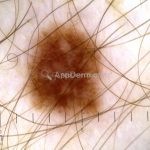
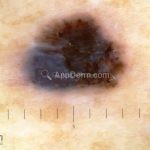
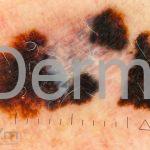
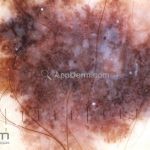
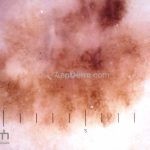
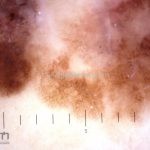
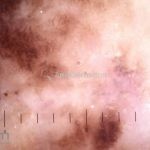
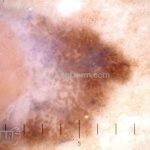
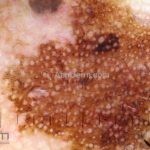
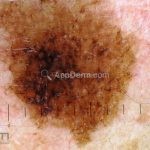
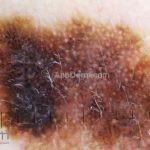
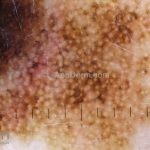
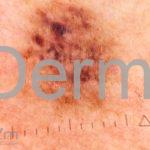
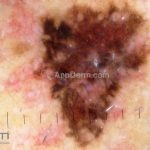
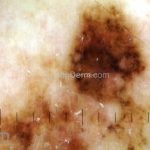
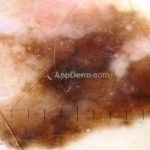
Melanoma extensivo superficial: é o mais comum (70%), assimétrico, com bordas ligeiramente elevadas, denteadas e irregulares. Sua coloração é variável, podemos encontrar marrom, preto, vermelho, azul, cinza e branco. A lesão evolui lentamente de forma radial. São mais comuns em tronco de homens e pernas de mulheres.
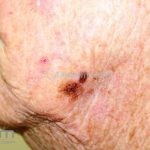
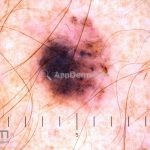
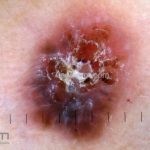
Melanoma nodular: representa 15% dos casos, sendo mais comum em indivíduos de pele clara. Seu crescimento é vertical e rápido. Ocorre em tronco, pernas, cabeça e pescoço. É o mais grave.
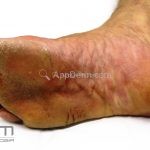
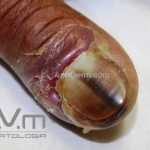
Melanoma lentiginoso acral: corresponde a 2 a 8% dos casos, sendo mais prevalente nos negros, hispânicos e asiáticos. É mais comum dos 55 aos 65 anos, acomete as regiões palmoplantares e as falanges distais, podendo ser periungueal e subungueal. Sua evolução é lenta e inicia com crescimento horizontal.
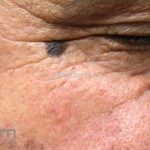
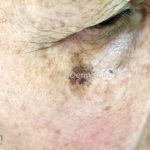
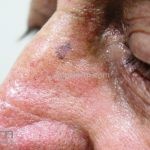
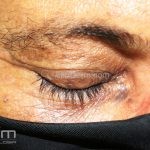
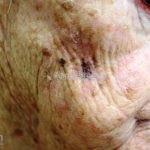
Lentigo maligno melanoma: representa 5% dos dos casos em pessoas de pele clara. Surge de uma lesão precursora, o lenigo maligno, sua evolução é lenta tornando seu aparecimento tardio. É uma mancha de coloração variável, bordas irregulares e pode tornar-se papuloso ou nodular.
Melanoma desmoplásico: associado ao lentigo maligo, pode surgir “de novo”, ocorre em locais de exposição solar, é agressivo localmente, raramente provoca metástases.
Melanoma de partes moles (sarcoma de células claras): ocorre em extremidades distais de pessoas jovens.
Melanoma “spitzoid”: o mais comum da infância, têm características de nevo de Spitz no histopatológico.
Nevo azul maligno: mais comum em couro cabeludo, é caracterizado por uma alta taxa de metástases e recorrências.
Melanoma mucoso: pode ocorrer na boca, nasofaringe, laringe, vagina e ânus.
Melanoma amelanótico: todas as variantes podem ser amelanóticas e não mudam o prognóstico do tumor.
Melanoma e gravidez: não piora o prognóstico e não aumenta a incidência.
AppDerm®
Diagnóstico:
Suspeita clínica, dermatoscopia, microscopia confocal, histopatológico, imuno-histoquímica.
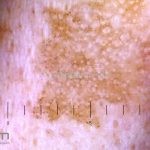
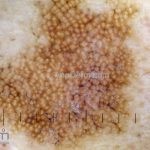
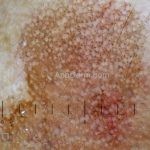
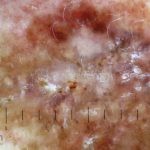
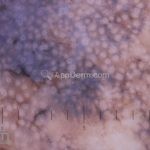
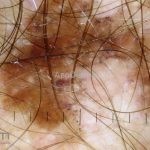
Dermatoscopia: nas lesões do corpo, utilizar protocolos (Stolz, Argenziano, Menzies ou análise de padrões). Nas lesões do rosto, podemos encontrar aberturas foliculares assimetricamente pigmentadas, pontos e glóbulos cinza-ardósia, padrão granular-anular (ou sinal de Cognetta), estruturas romboidais escuras.
Histopatológico (muda de acordo com o subtipo do tumor).
Melanoma extensivo superficial: ocorre proliferação lentiginosa e em ninhos de melanócitos atípicos ao longo da junção dermoepidérmica. A invasão pode ser em ninhos ou em fascículos epitelioides. Os núcleos apresentam pleomorfismo variável, proeminência nucleolar e atividade mitótica.
Melanoma nodular: melanoma invasivo do tipo fusiforme ou epitelioide.
Melanoma lentiginoso acral: proliferação lentiginosa de melanócitos atípicos, dendríticos, ao longo das junção dermoepidérmica. O componente dérmico é do tipo fusiforme, mas pode ser epitelioide ou desmoplásico.
Lentigo maligno (melanoma): proliferação lentiginosa e localmente em ninhos de melanócitos atípicos ao longo da junção dermoepidérmica, com extensão para o epitélio folicular. Quando a lesão invade a derme chamamos de Lentigo maligno melanoma.
Outros tipos histológicos: desmoplásico, nevoide, mixoide, rabdoide, de células claras, de células em anel de sinete, de células em balão, spitzoide, sintetizadores de pigmento, metaplásico e melanoma de nevo azul.
O laudo deve conter os marcadores de prognósticos: fase de crescimento, Breslow, Clark, estado das margens, presenças ou ausências de ulceração, regressão, microssateliose, índice de mitoses, infiltração tumoral por linfócitos, presença ou ausência de invasão linfovascular e infiltração perineural.
Imuno-histoquímica: positividade para S100 e HMB45
AppDerm®
Diagnósticos diferenciais:
Nevo atípico, angioqueratoma, cbc pigmentado, queratose seborreica, granuloma piogênico, hematoma subungueal, lentigos, dermatofibroma.
AppDerm®
Tratamento:
É de acordo com o estadiamento TNM (Tumor/liNfonodos acometidos/Metástases).
T1: ≤ 1,0 mm (a: < 0,8mm sem ulceração; b: < 0,8mm com ulceração, ou 0,8-1mm com ou sem ulceração).
T2: 1,01 a 2,0 mm (a: sem ulceração; b: com ulceração).
T3: 2,01 a 4,0 mm (a: sem ulceração; b: com ulceração).
T4: > 4mm (a: sem ulceração; b: com ulceração).
N1: 1 linfonodo positivo (a: micro; b: macrometástases).
N2: 2 a 3 linfonodos positivos (a: micro; b: macro; c: metástases em trânsito/satélite e sem metástases linfonodais).
N3: 4 ou mais linfonodos positivos ou coalescentes, ou metástases em trânsito/satélite com metástase linfonodais.
M0: metástases não distantes.
M1a: pele, subcutâneo ou linfonodo distante.
M1b: pulmão.
M1c: outros órgãos acometidos. se houver elevação da desidrogenase láctica (DHL) o prognóstico é pior.
Macrometástase: envolvimento linfonodal detectado clinicamente ou quando existir extravasamento linfonodal grosseiro.
Metástase em trânsito: quando ocorre 2cm além da lesão primária.
Sateliose: quando ocorre em até 2cm de distância.
A ampliação das margens cirúrgicas deve ser realizada após diagnóstico histopatológico e vai ser determinada de acordo com a espessura do tumor (Breslow) :
In situ: 0,5 -1 cm (margem de segurança).
≤ 1 mm: 1 cm.
> 1 a 2 mm: 1 a 2 cm.
> 2 mm: 2 cm.
Se tumores menores T1b (< 0,8mm com ulceração ou tumores com 0,8-1mm com ou sem ulceração), a pesquisa de linfonodo sentinela deve ser discutida e considerada, mesmo que as taxas de positividade sejam baixas. Se tumores T2a (> 1mm), a pesquisa de linfonodo sentinela deve ser oferecida.
Em tumores T1a, a pesquisa de linfonodo sentinela deve ser considerada se outras características adversas estiverem presentes, incluindo idade jovem, invasão linfovascular, margem profunda comprometida e presença de uma alta taxa mitótica.
Pesquisar metástases.
Terapia adjuvante com inteferon-alfa-2b nos estádios IIb e III.
Dacarbazina e interleucina-2, podem ser utilizadas nos casos de metástases.
Associação de dacarbazina e cisplatina com interleucina-2 e interferon-alfa.
Ipilimumabe: inibidor CTLA-4, para melanomas metastáticos e irressecáveis.
Vemurafenibe: inibidor BRAF(V600E), para melanomas metastáticos e irressecáveis.
Dabrafenibe: inibidor BRAF(V600E), para melanomas metastáticos e irressecáveis.
Trametinibe: inibidor reversível de quinase do MEK1/2, para melanomas metastáticos e irressecáveis com alterações no BRAF/V600E ou V600K.
Sorafenibe: inibidor BRAF.
Nivolumabe: bloqueador PD-1, para melanomas metastáticos e irressecáveis após tentativas com ipilimumabe e inibidores do BRAF.
Pembrolizumabe: IgG4 anti PD-1, para melanomas metastáticos e irressecáveis.
Imatinibe, Nilotinibe, Sunitinibe e Dasatinibe: inibidores c-Kit.
AppDerm®