Lúpus eritematoso
Etiologia:
O lúpus é uma doença multissistêmica, que afeta, principalmente, a pele, os rins e as articulações.
A patogênese é complexa, envolvendo interações entre fatores genéticos e ambientais.
Citaremos os principais fatores fisiopatológicos da doença e suas evidências.
Herança genética: inúmeros casos familiares; deficiência congênita da fração C2 e C4 do complemento; e alta positividade do FAN em familiares de pacientes com a doença.
Antígenos de histocompatibilidade: HLA-B8, HLA-Dr2 e DQ3.
Hormônios: a testosterona parece ter um papel protetor. A gestação está relacionada com a piora da doença, sugerindo uma participação do estrogênio na fisiopatologia do lúpus.
Fatores ambientais: a radiação UVA é o principal fator ambiental envolvido no desencadeamento da doença.
Outro fatores incluem o UVB, estresse, trauma físico, drogas (terbinafina, hidralazina, procainamida, psoralênicos, isoniazida, penicilamina, quinidina, clorpromazina, carbamazepina, metildopa, propiltiouracil, sulfassalazina, tetraciclinas, hidroclorotiazida, contraceptivos orais, inibidores TNF, inibidores de bomba de prótons, inibidores ECA, estatinas, inibidores do canal de cálcio, texanos, etc.) e infecções virais.
Quando ocorrer a interação destes fatores, em pacientes predispostos, ocorrerá apoptose dos queratinócitos, exposição das organelas (auto-antígenos) ao sistema imunológico e formação de autoanticorpos.
Seguem os principais autoanticorpos e suas características.
Anti-Ds-DNA: FAN homogêneo, risco de acometimento renal.
Anti-Ro-ssA: FAN pontilhado fino, lúpus subagudo, lúpus neonatal, fotossensibilidade, doença de Sjögren, FAN falso-negativo.
Anti-SM: FAN pontilhado grosso, específico de LES, provável doença benigna.
Anti-rRNP: doença neuropsiquiátrica.
Anti-U1-RNP: FAN pontilhado grosso, sobreposição de colagenoses, lesões cutâneas exuberantes no lúpus neonatal.
Anti-LA/SS-B: FAN pontilhado fino, sobreposição LES/Sjögren.
Anti-MA: risco de lesão neurológica.
Anti-ss-DNA: risco de colagenose sistêmica.
Anti-C1q: LES grave, urticária vasculite hipocomplementêmica.
Anti-PCNA: FAN pontilhado fino pleomórfico, marcador específico de LES.
Anti-KU: FAN nucleolar homogêneo e nuclear pontilhado grosso, marcador de sobreposição de colagenoses.
Antinucleossomais: marcador precoce de doença sistêmica.
Anti-P ribossomal: marcador de doença sistêmica e risco de desenvolver lesão neurológica.
Anti-histona: FAN homogêneo, LES induzido por fármacos.
Anti-Alfa-fodrina: Sjögren
AppDerm®
Dados Epidemiológicos:
É mais frequente em mulheres durante o período fértil.
A relação homem-mulher pode variar de 1:3 a 1:6.
A prevalência do lúpus é quatro vezes maior em mulheres afro-americanas que em mulheres caucasianas.
Em mulheres afro-americanas, a doença costuma iniciar mais cedo e tem maior taxa de mortalidade.
AppDerm®
Manifestações Clinicas:
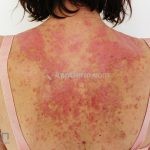
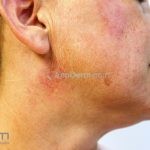
As lesões cutâneas ocorrem em cerca de 85% dos casos, classificadas em agudas (localizado, disseminado, NET-símile); subagudas (anular, papuloescamoso, neonatal, síndrome de Rowell); intermitente (túmido); crônicas (discoide, discoide mucoso, hipertrófico/verrucoso, profundo/paniculite lúpica, perniose lúpica, sobreposição lúpus discoide/líquen plano, comedoniano); e bolhosas.
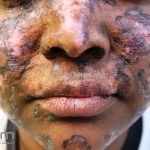
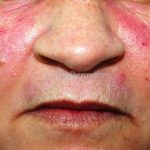
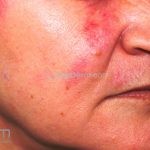
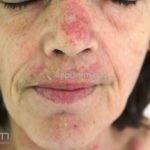
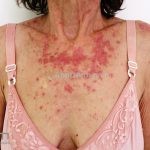
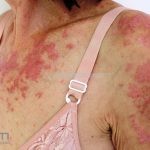
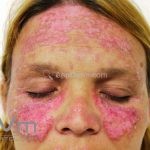
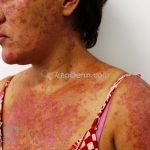
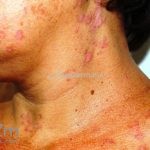
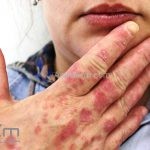
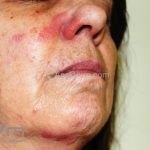
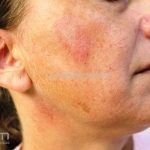
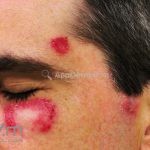
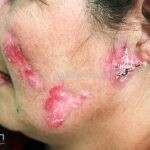
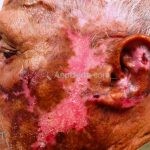
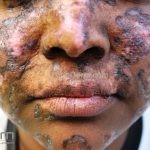
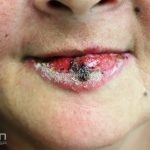
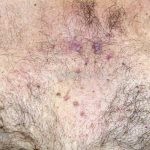
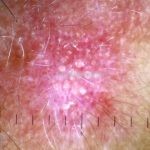
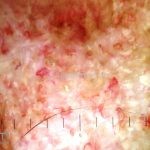
Lúpus cutâneo agudo: está associado com a atividade sistêmica da doença em 100% dos casos. Caracterizado por eritema malar bilateral (em asa de borboleta). Anticorpos anti-dsDNA e nefrite lúpica podem estar presentes, mas não são obrigatórios. A morfologia das lesões varia de eritema leve a edema intenso. Lesões com poiquilodermia, papulares e descamativas podem estar presentes. As lesões podem durar horas a várias semanas. Quando ocorre lesão nas mão, a pele das articulações costuma estar poupada. O acometimento de mucosas é frequente. A mucosa oral é a mais acometida, em 8-45% dos casos, atingindo as mucosas jugal, palatina e labial na forma de placas enantematosas ou purpúricas, vesicobolhas, erosões e ulcerações. Raramente, os pacientes desenvolvem uma erupção aguda semelhante a necrólise epidérmica tóxica (NET). Essas lesões podem caracterizar uma variante grave de lúpus cutâneo agudo ou, em alguns casos, lúpus cutâneo subagudo.
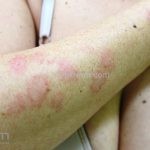
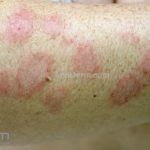
Lúpus cutâneo subagudo: está associado com a atividade sistêmica da doença em 33-50% dos casos. As lesões ocorrem em áreas fotoexpostas, podendo ter configuração anular, com bordas eritematosas elevadas e clareamento central, ou uma apresentação papuloescamosa com aspecto psoriasiforme ou eczematoso. As lesões podem deixar discromias, mas não deixam cicatrizes. Em 20-30% dos pacientes, a doença é induzida por medicamentos (em ordem decrescente: terbinafina, inibidores TNF, antiepilépticos, inibidores de bomba de prótons, diuréticos tiazídicos, bloqueadores do canal de cálcio). As lesões podem ou não desaparecer com a suspensão da droga. Lesões tipo eritema multiforme em um paciente lúpico caracteriza a síndrome de Rowell (citado em lúpus agudo no tratado da Bolognia 4ª edição).
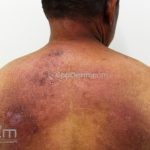
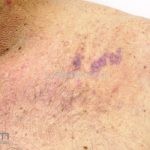
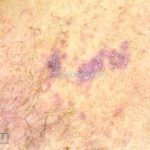
Lúpus túmido: placas eritematosas firmes sem descamação ou tamponamento folicular. As lesões costumam ocorrer na face e tronco. As lesões involuem sem deixar manchas ou cicatrizes. Morfologicamente, as lesões são semelhantes ao infiltrado linfocítico de Jessner.
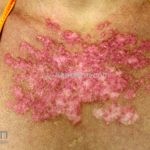
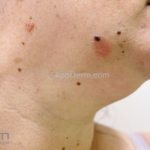
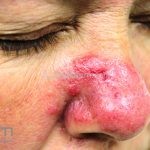
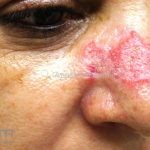
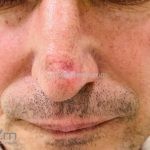
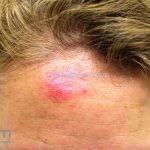
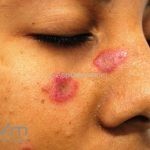
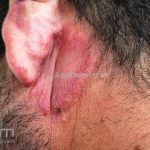
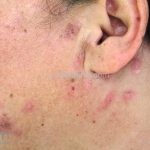
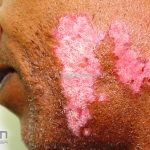
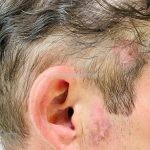
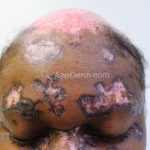
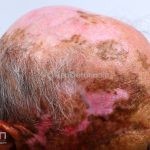
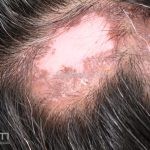
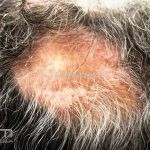
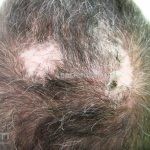
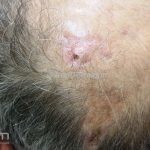
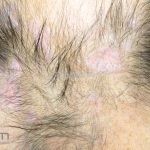
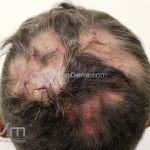
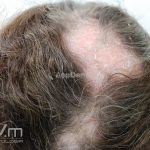
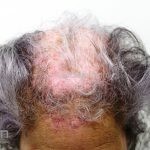
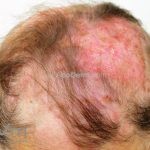
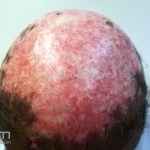
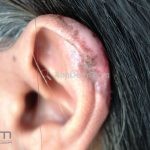
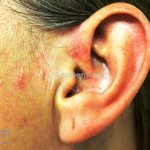
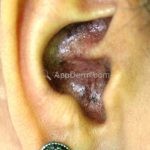
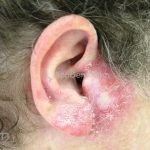
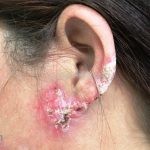
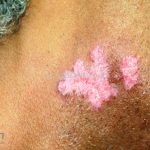
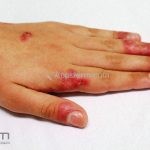
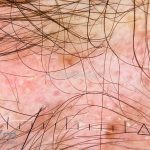
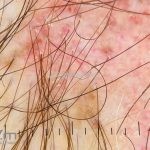
Lúpus cutâneo discoide: está associado com a atividade sistêmica da doença em 10-20% dos casos. Caracterizada por placas anulares ou ovais com borda eritematosa e atrofia central, localizado (cabeça e pescoço) ou disseminad0 (lesões abaixo do pescoço). As lesões discoides provocam discromias, cicatrizes, alopecia cicatricial, desfigurações e, raramente, carcinomas espinocelulares. O Lúpus hipertrófico (verrucoso) é caracterizado por descamação espessa sobre uma lesão discoide.
Todas as formas clínicas podem acometer a cavidade oral. Em um mesmo paciente podemos encontrar diferentes formas de lesões cutâneas.
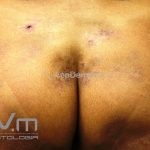
Paniculite lúpica: inflamação da gordura que gera nódulos endurecidos que podem evoluir para áreas deprimidas e desfigurantes. As lesões da paniculite ocorrem na face, couro cabeludo, braços, parte superior do tronco, mamas, nádegas e coxas. Alguns pacientes apresentam lesões discoides sobre a paniculite e, nestes casos, a condição às vezes é chamada de lúpus profundo.
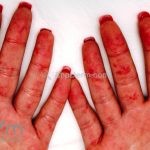
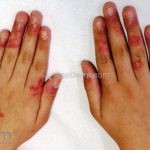
Chilblain lúpus ou perniose lúpica: pápulas e placas eritematosas e violáceas nos dedos e, às vezes, no nariz, cotovelos, joelhos e pernas. As lesões são induzidas por climas frios. Mutações em TREX1 ou SAMHD1 podem levar a uma forma familiar com início na infância. Os pacientes afetados podem apresentar artralgias, FAN positivo, mas não desenvolvem doença sistêmica. Mutações nesses mesmos genes, assim como ADAR1, IFIH1 e RNASEH2A/B/C podem resultar na síndrome Aicardi-Goutères (AR, febres estéreis recorrentes, atraso progressivo do desenvolvimento e perniose lúpica).
Síndrome de sobreposição lúpus discoide/líquen plano: pacientes que apresentam lesões com ambas as características.
Lúpus neonatal: ocorre quanto anticorpos maternos atravessam a membrana placentária. O quadro é auto-limitado, com as lesões involuindo dentro de 3 a 6 meses. O anticorpo anti-RO-ssA é o marcador clássico e está associado às manifestações sistêmicas. O anti-LA-ssB é o segundo anticorpo mais encontrado. O anti-U1-RNP é menos evidente, mas a sua presença está associada a lesões cutâneas exuberantes e a trombocitopenia. Na pele, as lesões tipo subagudo são histologicamente idênticas às dos adultos. As lesões costumam regredir sem cicatrizes, mas discromias e telangiectasias podem ocorrer. As manifestações sistêmicas incluem bloqueios cardíacos (com ou sem cardiomiopatia), distúrbios hepatobiliares, citopenias, principalmente trombocitopenia. O prognóstico depende do acometimento cardíaco. A taxa de mortalidade pode chegar a 20% e cerca de dois terços dos pacientes vão necessitar de marca-passo. Há relatos de hidrocefalia, hemólise microangiopática e coagulação intravascular disseminada.
Lúpus bolhoso: lesões bolhosas podem ocorrer por diferentes motivos. Ocasionalmente, bolhas ou crostas ocorrem como resultado da intensidade do dano às células basais em lesões do lúpus agudo ou subagudo ou, possivelmente em lesões discoides. Raramente, uma erupção dramática aguda, semelhante ao eritema multiforme major ou necróúlise epidérmica tóxica (NET), pode ocorrer em pacientes com lúpus agudo ou subagudo preexistente, ou pode aparecer “de novo”. O termo lúpus eritematoso sistêmico bolhoso tem sido utilizado em pacientes que preenchem critérios para doença sistêmica. Consiste em vesículas e bolhas com a histologia semelhante à dermatite herpetiforme, com um infiltrado principalmente neutrofílico e microabscessos nas papilas dérmicas. Em alguns pacientes, a clínica e a histologia podem simular um penfigoide bolhoso ou epidermólise bolhosa adquirida.
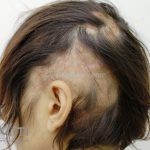
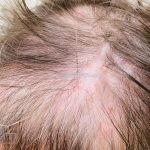
Lesões cutâneas inespecíficas que sugerem doença sistêmica: alopecia difusa não-cicatricial; fenômeno de Raynaud; telangiectasias e eritema nas pregas ungueais; vasculites (urticária vasculite, vasculite de pequenos vasos, lesões tipo poliarterite nodosa, ulcerações); lesões cutâneas da síndrome antifosfolipídios (livedo reticular, ulcerações, acrocianose, lesões tipo anetodermia, tipo vasculopatia livedoide e doença de Degos); eritema palmar; mucinose papular e nodular; lesões tipo síndrome de Sweet .
Manifestações sistêmicas: febre, artralgias, artrites, nefrites, linfadenopatias, doença cardiorrespiratória, alterações neurológicas, distúrbios gastrointestinais, hematopoéticos, entre outros.
Sistema ósseo-articular: acomete pequenas e grandes articulações. As leões podem ser deformantes, tipo artrite, ou apenas artralgias, que costumam ser mais intensas pela manhã e tendem a melhorar ao longo do dia. A articulação temporo-mandibular também pode ser acometida.
Sistema muscular: ocorre em 30% dos pacientes, acomete os grupos musculares proximais, sendo diagnóstico diferencial de dermatomiosite.
Sistema renal: o acometimento renal determina o prognóstico do paciente. A forma mais comum e mais grave de nefrite lúpica é a glomerulonefrite difusa proliferativa (classe IV). A forma menos grave é a glomerulonefrite lúpica membranosa. Acredita-se que 100% dos pacientes com doença sistêmica, que apresentam consumo de complemento total ou de sua frações, ja sejam portares de alterações histológicas mínimas do tecido renal. Pacientes com doença sistêmica, com sinais mínimos de acometimento renal, ou positividade para o anticorpo anti-Ds-DNA, ou aumento da densidade urinária, devem ser submentidos à biópsia renal.
Sistema hematopoético: leucopenia e anemia persistente são os achados mais comuns, porém, trombocitopenia pode ocorrer e piorar o prognóstico do paciente.
Sistema cardiorrespiratório: a pericardite é a manifestação mais frequente e pode provocar tamponamento cardíaco. A endocardite de Libman-Sacks (lesão verrucosa na tricúspide) é rara. Nos pulmões, a pleurite é a manifestação mais comum e pode acarretar um derrame pleural hemorrágico. A pneumonia lúpica é rara.
Sistema nervoso central: a cefaleia é a manifestação mais comum, mas podemos encontrar alterações cognitivas, alterações da consciência, alterações de comportamento, meningite asséptica, acidentes vasculares, neurites ópticas, vasculites retinianas, neuropatia periférica, pseudotumor cerebral, xeroftalmia, etc.
Sistema gastrointestinal: anorexia, náuseas, vômitos, diarréia, obstruções e diminuição da motilidade esofágica e intestinal.
Sistema vascular: fenômeno de Raynaud, livedo reticular, telangiectasias, vasculites, fenômenos tromboembólicos (principalmente no plexo mesentérico).
Lúpus e gestação: a gestação pode piorar o lúpus sistêmico, pode sistematizar uma doença localizada, ou precipitar a doença latente. A gestação é contra-indicada para mulheres com doença sistêmica em atividade.
AppDerm®
Diagnóstico:
Critérios diagnósticos do LES (SLICC 2012): para o diagnóstico de lúpus eritematoso sistêmico, precisamos encontrar 4 dos 17 critérios abaixo, contento pelo menos 1 clínico e 1 imunológico, ou biópsia renal compatível com nefrite lúpica somada ao FAN e anti-Ds-DNA (dupla hélice) positivos.
1- Lúpus cutâneo agudo ou subagudo
2- Lúpus cutâneo crônico
3- Alopecia não cicatricial
4- Úlceras orais
5- Artrites (duas articulações)
6- Serosite (pleurite ou pericardite)
7- Alteração renal (proteinúria 0,5 g/l ou cilindrúria)
8- Alteração neurológica (convulsões ou psicose, etc)
9- Anemia
10- Leucopenias
11- Plaquetopenia
12- FAN positivo
13- Anti-sm positivo
14- Anti-DNA dupla hélice (anti ds-DNA) positivo
15- Antifosfolípides (anticardiolipina, anticoagulante lúpico, anti-ß2-glicoproteína 1).
16- Complemento reduzido (c3, c4 e CH50)
17- Coombs direto positivo (na ausência de anemia hemolítica)
Critérios EULAR/ACR 2019: critério de entrada: FAN ≥1:80. Pontuação em critérios clínicos e imunológicos. (LES ≥ 10 pontos, considerar o critério com maior pontuação do sistema envolvido).
Febre (2); leucopenia (3); trombocitopenia (4); hemólise autoimune (4); delírio (2); psicose (3); convulsão (5); alopecia não-cicatricial (2); úlceras orais (2); lesões cutâneas crônicas ou subagudas (4); lesões cutâneas agudas (6); derrame pleural ou pericárdico (5); pericardite aguda (6); acometimento articular (6); proteinúria > 0,5 g/24h (4); biópsia renal com nefrite lúpica classe II ou V (8); biópsia renal com nefrite lúpica classe III ou IV (10); anticardiolipina (2); anti-ß2-glicoproteína 1 (2); C3 ou C4 baixo (3); C3 e C4 baixos (4); anti ds-DNA (6); anti-SM (6)
Histopatológico: muda de acordo com a apresentação clínica.
Lúpus cutâneo crônico: presença de hiperqueratose, atrofia epidérmica com acantose irregular, espessamento da zona da membrana basal, dermatite de interface vacuolar, às vezes, com corpos citóides. Pode haver inflamação linfocitária perivascular e perianexial, além de depósitos de mucina.
Telangiectasias e tampões de queratina nos folículos podem ser encontrados.
Lúpus cutâneo subagudo: hiperqueratose e paraqueratose ocasionais, mínimo infiltrado linfocitário, perivascular e perianexial. Pode haver depósito de munia e incontinência pigmentar.
Lúpus cutâneo agudo: as alterações são sutis e apresentam as mesmas características descritas acima.
AppDerm®
Diagnósticos diferenciais:
Lúpus cutâneo agudo: rosácea, dermatite seborreica, erupção polimórfica à luz, dermatite de contato fototóxica e fotoalérgica, dermatomiosite, erisipela, queimadura solar, esclerose sistêmica, pênfigo eritematoso, dermatite atópica e acne vulgar.
Lúpus cutâneo subagudo: psoríase, dermatofitose, erupção liquenoide, granuloma anular, eritemas figurados, dermatite atópica, dermatite de contato, pênfigo foliáceo.
Lúpus cutâneo crônico (lesões discoides): dermatofitose, líquen plano, infiltrado linfocítico de Jessner, erupção polimorfa à luz, sarcoidose, linfocitoma cutis, granuloma facial, lúpus vulgar (tuberculose) e melanoma (em lesão única).
Lupus cutâneo crônico (túmido): granuloma facial, infiltrado linfocítico de Jessner, sarcoidose, mucinose eritematosa reticular (REM).
AppDerm®
Tratamento:
Terapia local: protetor solar (2), corticoides tópicos e intralesionais (2), inibidores de calcineurina (2) e retinoides (3).
Terapia sistêmica: hidroxicloroquina via oral (200mg/ 1-2x/dia até 6,5mg/kg, em adultos); cloroquina via oral (125-250mg/dia até 3,5-4mg/kg/dia (2); quinacrina via oral (100mg/dia) (2).
Terapia combinada (hidroxicloroquina ou cloroquina e quinacrina) (2).
Terapia sistêmica para casos resistentes ao antimaláricos: retinoides (acitretina ou isotretinoina) (2); talidomida (50-100mg/dia e, se necessário, 25-50mg/dia, 2x/semana, para manutenção) (2); lenalidomida (3); dapsona (primariamente no lúpus bolhoso) (2); agentes imunossupressores (micofenolato de mofetil, azatioprina, metotrexato (2); sulfassalazina (2); corticoides sistêmicos (3).
AppDerm®