Líquen plano
Etiologia:
Doença inflamatória de causa desconhecida, pode acometer a pele, cabelos, unhas e membranas mucosas.
A etiologia e a patogênese não foram completamente esclarecidas, mas a doença foi associada a múltiplas exposições ambientais, como infecções virais (HCV, HHV-1, 2, 3, 6 e 7); medicações (captopril, enalapril, propranolol, metildopa, labetalol, cloroquina, hidroxicloroquina, quinacrina, hidroclotiazida, penicilamina, quinidina, sais de ouro, etarnecept, infliximabe); vacinas (influenza e hepatite B); e materiais de restauração dentária (mercúrio, cobre e ouro).
Existem evidências que a doença represente um dano autoimune, mediado por células T, contra queratinócitos basais que expressam autoantígenos alterados na sua superfície.
O infiltrado linfocitário é constituído, principalmente, por linfócitos T CD8+ (citotóxicos) e linfócitos T CD4+ (auxiliares), os quais secretam IL-1, IL-6, IL-8 e TNF-a.
A expressão de perfurinas secretadas pelas células citotóxicas é elevada no sangue e na pele lesada.
Estudos demonstraram presença dos herpes-vírus 6 e 7 nas lesões de líquen plano oral.
Foram descritas relações entre antígenos HLA e líquen plano, HLA-B27, HLA-B51, HLABw57 (líquen plano oral em ingleses); HLA-DR1 (oral e cutâneo); HLA-DR9 (LP oral em japoneses e chineses); HLA-DR6 (HCV e LP oral).
AppDerm®
Dados Epidemiológicos:
O líquen plano afeta de 0,2% a 1% da população adulta.
Ocorre em todas as raças.
Há um predomínio no sexo feminino (60% dos casos).
A doença costuma surgir durante os 50 e 60 anos de idade, com dois terços dos pacientes desenvolvendo-a entre os 30 e 60 anos de idade.
É raro em crianças e idosos.
Foram descritos casos em gêmeos homozigóticos, bem como incidência familiar.
AppDerm®
Manifestações Clinicas:
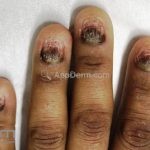
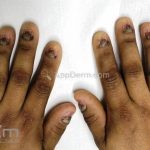
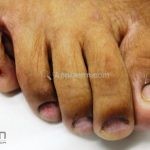
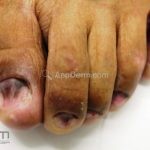
Existem diversas variantes clínicas, como o hipertrófico, anular, actínico, ulcerativo, pigmentoso, bolhoso, inverso, linear, palmoplantar, oral, vulvovaginal-gengival, ungueal, pilar e induzidos por medicamentos.
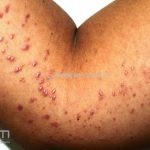
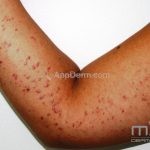
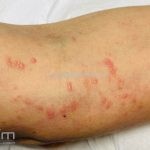
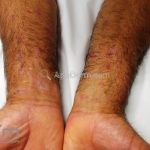
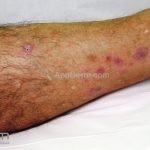
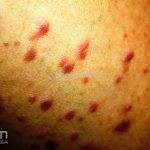
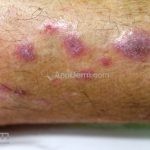
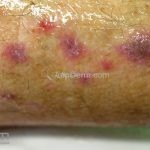
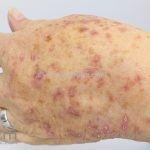
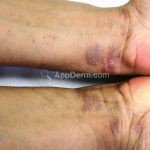
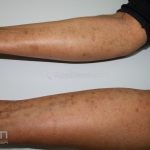
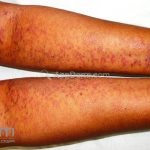
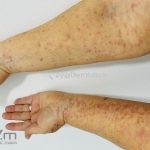
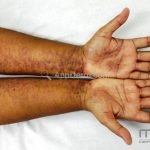
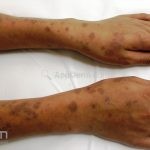
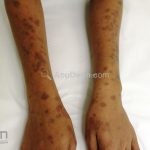
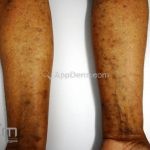
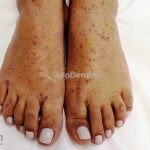
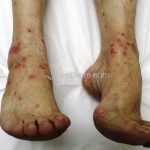
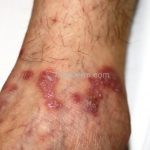
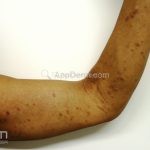
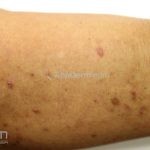
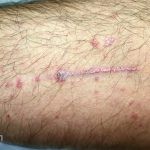
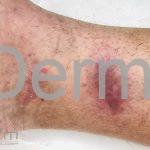
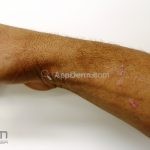
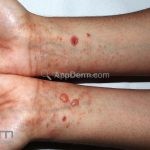
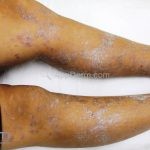
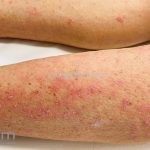
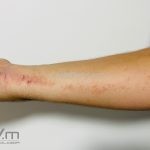
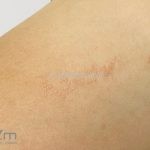
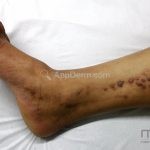
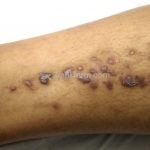
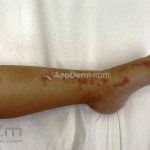
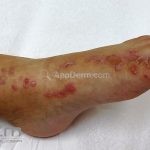
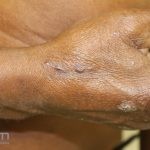
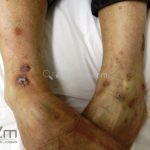
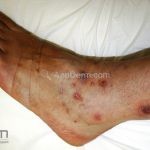
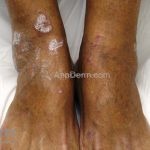
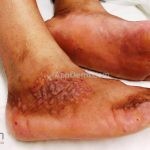
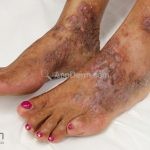
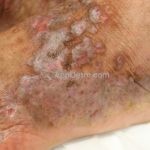
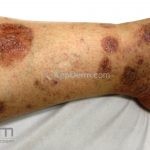
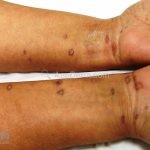
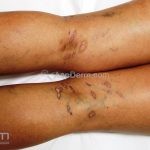
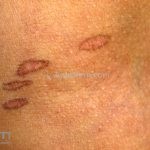
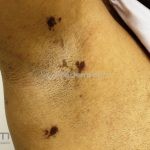
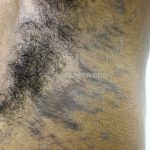
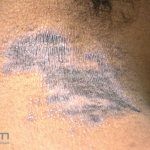
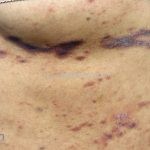
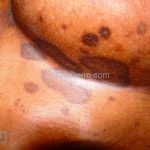
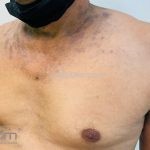
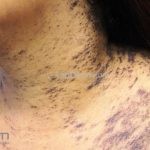
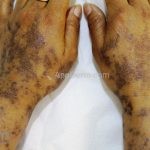
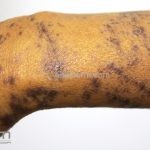
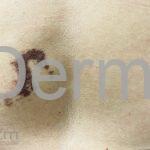
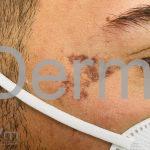
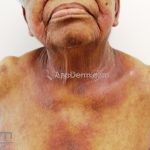
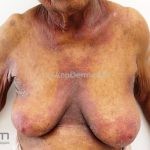
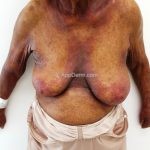
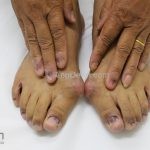
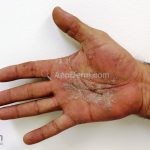
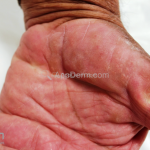
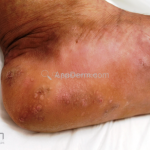
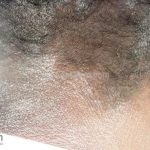
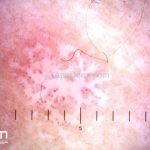
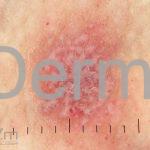
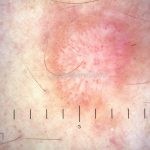
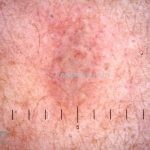
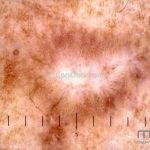
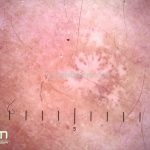
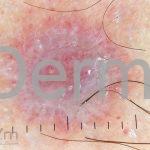
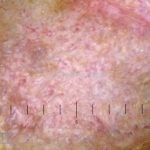
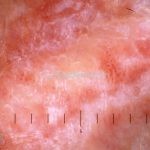
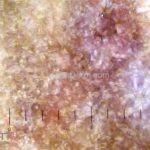
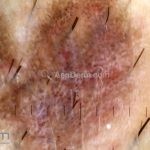
A lesão clássica caracteriza-se por uma pápula violácea ou purpúrica, poligonal, achatada, brilhante, com a superfície lisa, embora algumas lesões possam ser umbilicadas. Na superfície das lesões, podemos visualizar pontos avermelhados e uma rede de linhas brancas, chamadas de estrias de Wickham.
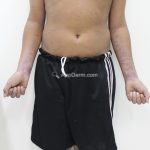
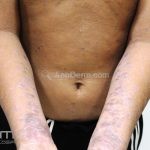
O líquen plano, geralmente, é pruriginoso e pode apresentar o fenômeno de Köebner. As lesões ocorrem nas faces flexoras dos punhos, região sacral, coxas, abdômen, genitália, terço inferior das pernas, mucosas (em 30% dos casos) e unhas (em 10% dos casos).
Líquen plano actínico: ocorre em adultos jovens durante os meses de verão. As lesões ocorrem em áreas de foto-exposição. Não são observados acometimentos em unhas e couro cabeludo, assim como o fenômeno de Köebner.
Líquen plano agudo (exantematoso): lesões amplamente distribuídas e disseminadas de maneira abrupta pelo tronco, punhos e a face dorsal dos pés. O quadro é auto-limitado, as lesões costumam regredir, com hiperpigmentação, em 3 a 9 meses.
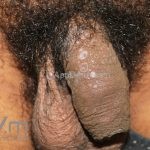
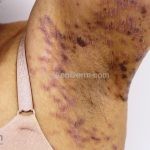
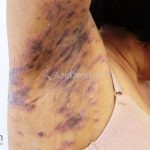
Líquen plano anular: as lesões são anulares, a borda é levemente elevada e purpúrica, com o centro hipercrômico ou cor da pele. Os locais preferidos são as axilas, pênis, extremidades e região inguinal. Costuma ser assintomático.
Líquen plano atrófico: pode representar uma fase de resolução. Esta apresentação tem preferência pelos membros inferiores. É diagnóstico diferencial do líquen escleroso.
Líquen plano bolhoso: as bolhas ocorrem sobre lesões antigas de líquen plano, resultado de um dano epidémico extenso e dos espaços de Max-Joseph alargados.
Líquen plano penfigoide: as bolhas ocorrem em áreas com e sem lesões de líquen plano. Há anticorpos IgG circulantes contra o colágeno XVII (BPAG 2, de 180Kd).
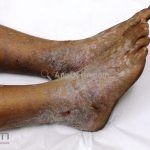
Líquen plano hipertrófico: também chamado de líquen plano verrucoso, é caracterizado por placas grossas hiperqueratóticas, extremamente pruriginosas, vistas em dorso dos pés e regiões pré-tibiais. As lesões costumam ser simétricas e tendem à cronicidade. Há relatos de evolução para carcinoma espinocelular.
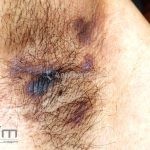
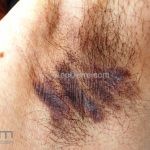
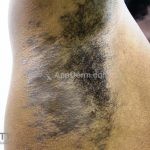
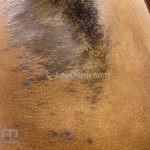
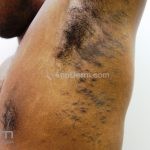
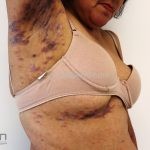
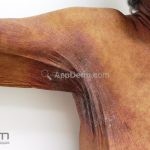
Líquen plano inverso: o acometimento ocorre em áreas de dobras, como axilas, virilhas e dobras infra-mamárias.
Podemos encontrar lesões papulosas típicas ou extensas lesões eritematosas com margens mal definidas, erosadas ou liquenificadas.
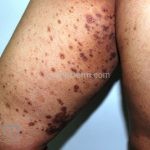
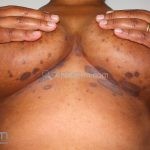
Líquen plano pigmentoso: ocorre me pessoas com o fototipos III e IV, é caracterizado por máculas marrom-acinzentadas em áreas de foto-exposição, como a face, o pescoço e braços, usualmente, sem eritema prévio. O acometimento em áreas intertriginosas ou linear seguindo as linhas de Blaschko também foram relatados.
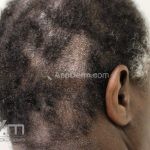
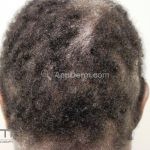
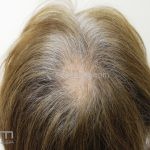
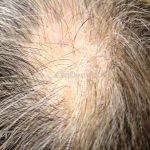
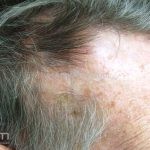
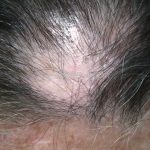
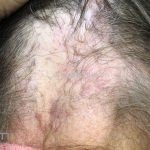
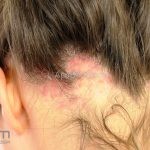
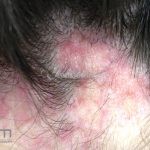
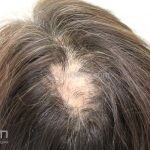
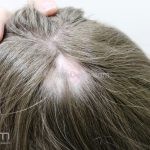
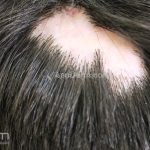
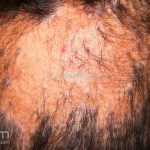
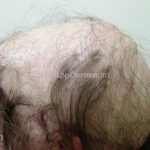
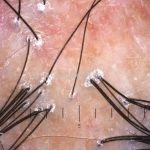
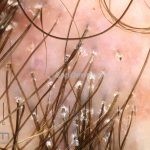
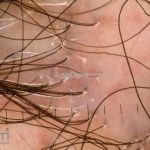
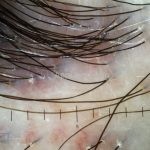
Líquen plano pilar: há acometimento folicular, o paciente pode apresentar áreas de alopecia cicatricial. A alopecia frontal fibrosante é considerada uma variante desta apresentação.
A síndrome de Graham Little-Piccardi-Lassueur, caracterizada pela tríade: (1) alopecia não cicatricial em axilas, púbis e pápulas foliculares difusas; (2) alopecia cicatricial de couro cabeludo; e (3) lesões de líquen plano (oral ou cutâneo), também é considerada uma variante clínica da doença.
Líquen plano linear: também conhecido por líquen herpetiforme, é caracterizado por apresentar lesões agrupadas, distribuídas de maneira linear ou seguindo as linhas de Blaschko.
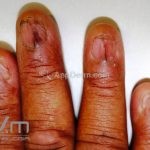
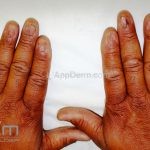
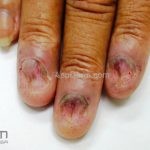
Líquen plano ungueal: as alterações de matriz, como afinamento da porção lateral, estrias longitudinais e fissuras podem resultar na formação de pterígio. Alterações inespecíficas de leito, como manchas, hiperceratose e onicólise ocorrem com frequência. Em alguns casos, a distrofia das vinte unhas pode representar uma variante da doença.
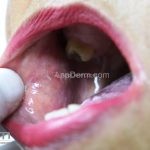
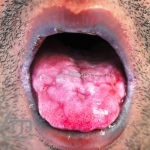
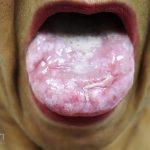
Líquen plano oral: existem 7 formas que podem ocorrer isoladamente ou de forma simultânea: atrófica, bolhosa, erosiva, papular, pigmentada, em placa ou reticular. A gengivite descamativa pode ser a única apresentação da doença, sendo muito associada com o vírus da hepatite C.
Pacientes com líquen plano oral devem ter suas mucosas examinadas para excluir a síndrome vulvovaginal-gengival. O líquen plano oral pode sofrer malignização e evoluir para CEC.
Líquen plano ulcerativo: costuma ocorrer nas lesões palmoplantares, as lesões crônicas podem evoluir para CEC.
Líquen plano vulvovaginal: engloba a síndrome vulvovaginal-gengival. Esta apresentação pode ser confundida com doenças bolhosas e com o líquen escleroso. Pode evoluir para CEC.
Síndrome de superposição líquen plano x lúpus eritematoso: em alguns casos, pode ser difícil fazer a diferenciação entre as doenças, pois compartilham muitas características em comum.
Líquen plano invisível: as lesões não são visíveis à olho nu, mas podem ser identificadas com a lâmpada de Wood. O histopatológico demonstra as alterações características da doença.
Líquen plano perfurante: descrito em 1984, o histopatológico demonstra eliminação transepidérmica do material inflamatório, além das alterações típicas da doença.
Líquen plano esofágico: raro, pode provocar estenoses e CEC de esôfago.
Erupção liquenoide por fármacos: vide aqui.
AppDerm®
Diagnóstico:
Clínico, dermatoscopia, histopatológico, imunofluorescência direta (IFD).
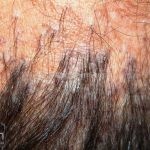
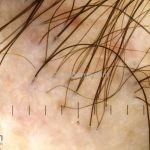
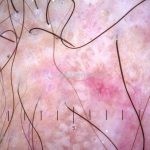
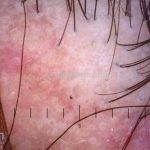
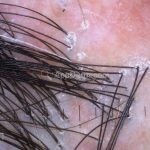
Dermatoscopia: no líquen plano pilar, o achado característico é a descamação perifolicular concêntrica. Em alguns casos, podem ser observadas pústulas, eritema perifolicular, pelos distróficos e cilindros capilares. Nos negros, visualizamos pontos brancos e pontos cinza-azulados em padrão de alvo ou difuso. Nas lesões clássicas, observamos as estrias de Wickham e pontos avermelhados.
Histopatológico: nas lesões clássicas, observamos hiperqueratose e acantose irregular “em dente de serra”, hipergranulose em “forma de cunha”, degeneração hidrópica da camada basal e um infiltrado inflamatório crônico liquenoide (em faixa) na derme superficial. Há presença de corpos apoptóticos, também conhecidos como “citoides”, “de Civatte” ou “coloides”. No líquen plano bolhoso, ocorre a formação das fendas de Max-joseph (bolhas subepidérmicas).
No líquen plano pilar, há alopecia cicatricial associado associado a linfócitos liquenoides ao redor dos folículos tamponados.
IFD: imunoglobulinas (principalmente IgM), complemento e fibrina reativos com corpos citoides nas camadas inferiores da epiderme e na derme superficial. A imunofluorescência direta demonstra a presença de fibrina na junção dermoepidérmica em 100% dos casos. O depósito de fibrina, isoladamente, é suficiente como critério para o diagnóstico de líquen plano.
AppDerm®
Diagnósticos diferenciais:
Pitiríase rósea, sífilis, lúpus eritematoso, granuloma anular, penfigoide bolhoso, psoríase, escabiose, líquen nítido, líquen estriado, líquen escleroso, eritema pigmentar fixo, dermatose cinzenta, parapsoríase, farmacodermias, pseudopelada de Brocq.
AppDerm®
Tratamento:
A remissão espontânea das lesões foram observadas em 2/3 dos pacientes após 1 ano.
A forma erosiva do líquen plano oral não costuma regredir, devendo ser tratada.
Corticoides tópicos superpotentes (formas oral e cutânea).
Inibidores de calcineurina tópicos (formas oral e vulvar).
Corticoides intralesional.
Fototerapia UVB-NB ou PUVA (formas generalizadas).
Prednisona oral 0,5-1mg/kg/dia até a remissão, após, diminuir a dose até a sua suspensão em quatro semanas (casos extensos e graves).
Sulfassalazina (formas cutânea e medicamentosas).
Metotrexato em baixa dose semanal (casos extensos).
Acitretina (erupção medicamentosa).
Outras opções descritas: antimaláricos, talidomida, ciclosporina, micofenolato de mofetil, azatioprina, inibidores TNF-a, etc.
AppDerm®