Leishmaniose
Etiologia:
Doença infecciosa crônica, não contagiosa, provocada por diferentes espécies de Leishmania.
As Leishmanias são protozoários flagelados pertencentes à ordem kinetoplastidae.
Animais silvestres, principalmente, caninos e roedores, agem como reservatórios para as Leishmanias.
A transmissão para o homem ocorre através da picada do mosquito-pólvora fêmea infectado, dos gêneros Phlebotomus (no velho mundo) e Lutzomyia (novo mundo).
As manifestações clínicas da doença dependem da resposta imune, mediada por células (Th1) do hospedeiro, e da espécie de Leishmania envolvida.
Na América, a leishmaniose é causada principalmente por subspécies de L. mexicana (amazonensis, mexicana, venezuelensis e aethiopica).
No Brasil, a L. (Viannia) braziliensis é principal resposável pela doença.
A variante cutânea difusa está associada à L. amazonensis.
A variante mucocutânea está associada à L. braziliensis.
AppDerm®
Dados Epidemiológicos:
Doença de distribuição mundial que afeta milhões de pessoas na América de Sul, na Bacia do mediterrâneo e em algumas partes da África e Ásia.
No Brasil, a leishmaniose apresenta três perfis epidemiológicos, a doença silvestre, a silvestre modificada e a periurbana.
Leishmaniose silvestre (desmatamento recente): ocorre em áreas de matas. Doença de animais silvestres (zoonose) transmitida ao homem quando expostos nestas regiões (ex. Amazônia).
Leishmaniose silvestre modificada (desmatamento antigo): ocorre em surtos sazonais, quando a densidade populacional do vetor está elevada. (ex. MG, ES).
Leishmaniose periurbana: ocorre em áreas de colonização, pode haver a participação de animais como os cavalos, cães e gatos na cadeia epidemiológica da doença. A L. braziliensis é o agente mais importante (ex. RJ e ES).
Outros agentes descritos são L. guyanensis (Pará, Amapá, Roraima e Amazonas); L. shawi (norte, nordeste, sudeste); L. lainsoni (Pará, Amazonas e Rondônia); L. lindenbergi (Pará); e L. naiffi (em tocas de tatu do Pará e Amazonas)
AppDerm®
Manifestações Clinicas:
Os subtipos clínicos incluem leishmaniose cutânea, mucocutânea, cutânea difusa e visceral.
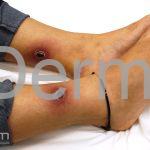
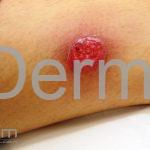
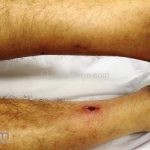
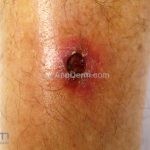
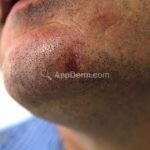
Forma cutânea: é a apresentação inicial de todos os casos de leishmaniose. Após um período de incubação de 1 a 4 semanas, a lesão inicial surge no local da picada, uma pequena pápula eritematosa, geralmente, única, mas podem ser múltiplas (várias picadas).
A lesão cresce lentamente durante várias semanas, até virar um nódulo ou uma placa, em seguida, torna-se ulcerada ou verrucosa. A maioria da lesões cutâneas agudas evoluem com a formação de cicatriz.
As áreas expostas são as mais acometidas, como a face, o pescoço, braços e pernas.
A evolução da doença vai depender da imunidade do paciente e da espécie de Leishmania envolvida no caso. A doença pode recidivar ou evoluir nas formas cutânea difusa, mucocutânea e visceral.
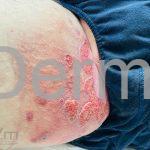
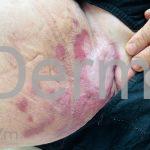
Forma cutânea difusa: atribuída à espécie L. amazonensis, acomete pacientes com a imunidade celular reduzida. Em geral, observa-se múltiplas lesões tipo queloidianas, em face e membros. Infiltração e ulceração nasal podem estar presentes, mas sem destruição do septo nasal.
Forma mucocutânea: depois de um longo período que varia de meses a mais de 20 anos, alguns pacientes infectados pela L. braziliensis (mais comum), L panamensis (raro) ou L. guyanensis (raro) adquirem esta forma da doença. Podem ocorrer edema dos lábios e nariz, perfurações da cartilagem nasal, da laringe e/ou do palato. Em alguns casos, há intensa destruição dos tecidos da boca e do nariz, o que provoca uma característica “face de anta”.
Forma visceral (calazar): infecção da medula óssea, baço e fígado. Ocorre nas infecções pelo L. donovani (adultos), L. infantum (crianças) ou L. chagasi (crianças). Após o período de incubação de 1 a 36 meses, os pacientes evoluem com febre, perda de peso, linfadepatia, hepatoesplanomegalias, enterites, hemorragia oronasal ou gastrointestinal, nefrites e podem ir a óbito. Na pele, podemos encontar leões cutâneas específicas da doença e inespecíficas (descoloração do cabelo).
A leishmaniose dérmica pós-calazar pode aparecer 20 anos depois do tratamento, apresentando-se como manchas hipocrômicas, eritema malar, nódulos da cor da pele e pápulas verrucosas.
A coinfecção HIV e leishmaniose altera o curso clínico de ambas as infecções. Na leishmaniose, o risco de evoluir para a forma visceral aumenta bastante e os pacientes podem apresentar lesões cutâneas atípicas. Na infecção pelo HIV pode haver aumento da carga viral e rápida progressão para AIDS.
AppDerm®
Diagnóstico:
Diagnóstico parasitológico: pesquisa direta, histopatológico, intradermorreação de Montenegro.
Exame direto (Giemsa, Leishman ou Wright): presença de formas amastigotas do parasita.
Cultura (em NNN, LIT ou Difco-bifásico B45): presença de formas promastigotas.
Histopatológico: Lesões agudas apresentam hiperplasia epidérmica irregular com ulceração, infiltrado denso na derme com histiócitos, linfócitos e plasmócitos. Formas amastigotas do organismo podem ser encontradas dentro dos histiócitos. As lesões crônicas podem conter granulomas.
Coloração: Giemsa
Reação de Montenegro (avalia imunidade celular, não faz diagnóstico): leitura após 48-72h, pápulas de 5mm ou mais são consideradas positivas. Costuma ser negativo na forma cutânea difusa e na fase inicial da doença cutânea localizada.
AppDerm®
Diagnósticos diferenciais:
Pioderma gangrenoso, ectima gangrenoso, úlcera por anemia falciforme, paracoccidioidomicose, esporotricose, cromomicose e tuberculose.
AppDerm®
Tratamento:
Antimoniais pentavalentes são o tratamento de escolha para a leishmaniose cutânea e mucocutânea.
Antimoniato de meglumina (Glucantime®) 85mg/ml, 20mg/kg/dia, IV ou IM, por 20 dias (forma cutânea) ou 28 dias (forma mucocutânea).
Anfotericina B lipossomal é o tratamento preferido para a forma visceral e nas gestantes.
Pentamidina (segunda linha).
Fluconazol, paromomicina, alopurinol, pentoxifilina e sulfato de aminosidine são considerados tratamentos alternativos.
Antibióticos: tópicos ou sistêmicos, quando houver infecção secundária.
Eletrocirurgia e criocirurgia: nas lesões verrugosas associadas à terapia medicamentosa.
AppDerm®