Hanseníase
Etiologia:
Trata-se de uma doença infectocontagiosa crônica e granulomatosa que acomete a pele e os nervos periféricos.
Agente: Mycobacterium leprae ou bacilo de Hansen, uma bactéria álcool-ácido resistente (BAAR) e Gram-positiva.
A única bactéria com PGL-1 e capacidade neurotrópica é o bacilo de Hansen. Recentemente, descobriu-se que o glicolipídio fenólico (PGL-1) é a chave para entrar na célula de Schwann unindo-se ao receptor destroglicana e laminina-2.
A doença evolui de acordo com a resposta imunológica celular específica do paciente ao bacilo, essa resposta pode ser verificada através do teste de Mitsuda.
Pessoas que apresentam resistência natural ao bacilo, não desenvolverão a doença.
Os pacientes que apresentam imunidade celular específica ao M.leprae poderão desenvolver a forma tuberculoide, os pacientes que apresentam uma imunidade deficiente assumirão a forma virchowiana, e os pacientes com a imunidade parcialmente competente apresentarão as formas dimorfas da doença.
A imunidade do hospedeiro contra o bacilo de Hansen é hereditária e transmitida por um par de genes autossômicos.
No polo tuberculoide, predominam as reações Th1, induzidas pelas citoquinas IL-2, IL-15, fator de necrose tumoral (TNF) e INF-y; e Th17.
No polo virchowiano, predominam as reações Th2, induzidas pelas citoquinas IL-4 e IL-10. Esta reação vai estimular os linfócitos B a produzir anticorpos específicos para o glicolipídio fenólico 1 (anti-PGL-1). Também ocorre aumento das células T reguladora (CD25+ e FoxP3+) que produzem TGF-beta e IL-10, suprimindo funções efetoras de células T.
AppDerm®
Dados Epidemiológicos:
É endêmica no Brasil.
Apresenta maior incidência nas regiões Centro-Oeste e Norte.
A transmissão é interpessoal e ocorre através das as vias aéreas superiores ou através da pele ou mucosas erosadas. A possibilidade de transmissão através de picadas de artrópodes ou por meio de fômites é considerada, pois o bacilo pode sobreviver até 9 dias fora do corpo humano.
É uma doença de alta infectividade e baixa patogenicidade.
O período de incubação varia de 2 a 5 anos.
AppDerm®
Manifestações Clinicas:
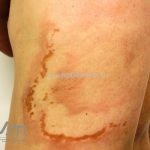
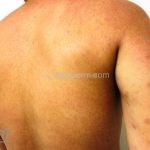
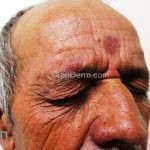
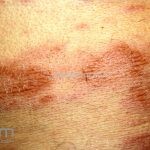
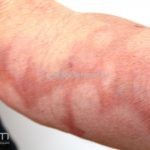
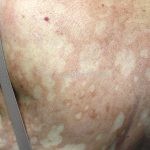
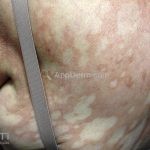
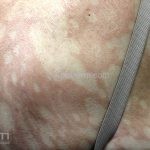
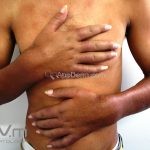
Hanseníase indeterminada (paucibacilar): é a fase inicial da doença, caracterizada por mancha hipocrômica ou eritematosa, normalmente única mas podem ser múltiplas. Nesta fase, já ocorrem alterações de sensibilidade. O teste de Mitsuda pode ser positivo ou negativo.
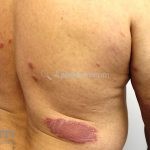
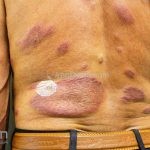
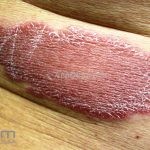
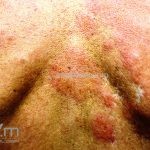
Hanseníase tuberculoide (paucibacilar): as lesões costumam ser máculas ou placas bem delimitadas, hipocrômicas, eritematosas e/ou acastanhadas, com contornos regulares ou irregulares formando lesões anulares, circinadas ou geográficas. Em geral, ocorrem poucas lesões (< 5) com distribuição assimétrica. O acometimento neurológico é precoce e grave, as lesões cutâneas apresentam importantes alterações de sensibilidade. Existe uma variante que costuma ocorrer em crianças de dois a quatro anos de idade, denominada hanseníase nodular da infância, caracterizada por pápulas ou nódulos em face ou membros. Nestas formas a baciloscopia é negativa e o Mitsuda é fortemente positivo.
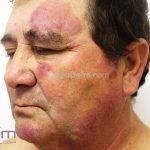
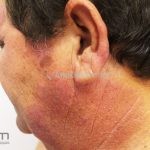
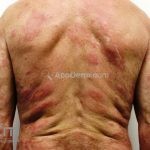
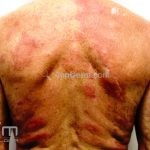
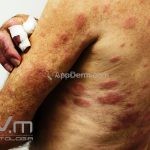
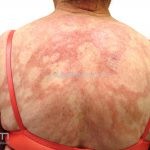
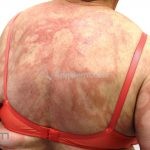
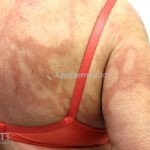
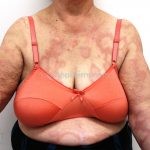
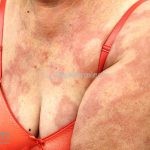
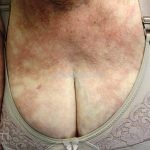
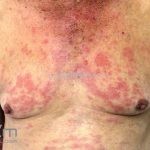
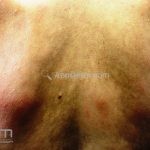
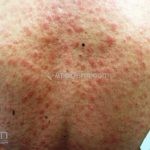
Hanseníase dimorfa (multibacilar): as lesões assumem características de ambos os polos. As lesões foveolares ou pré foveolares (tipo queijo suíço) podem ser encontradas. Estes pacientes apresentam quadros reacionais importantes. O Mitsuda costuma ser fracamente positivo e a baciloscopia é positiva.
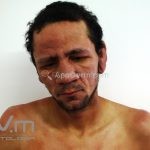
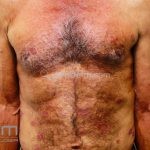
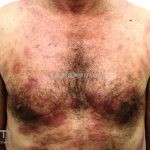
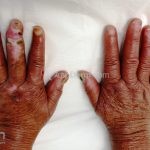
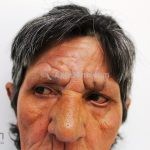
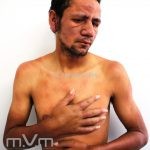
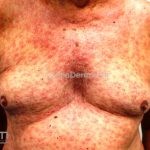
Hanseníase virchowiana (multibacilar): as lesões são numerosas, caracterizam-se por múltiplas manchas, pápulas, placas, nódulos ou infiltrações difusas. Na face, há infiltração difusa e diminuição dos pelos com rarefação das sobrancelhas (madarose), os cabelos do couro cabeludo são poupados, dando ao paciente um aspecto de “fácies leonina”. Os pacientes podem apresentar rinite, ceratite, conjuntivite, perfuração e destruição do septo nasal, afonia, asfixia, absorções ósseas, anemia, hepatomegalia e esplenomegalia. A hanseníase de Lúcio (hanseníase “bonita”) é uma variante do polo virchowiano, cursa com poucas lesões na pele e pode manifestar o fenômeno de Lúcio (úlceras necróticas). Nos pacientes virchowianos, o Mitsuda é negativo e a baciloscopia é fortemente positiva.
Reação tipo I (reação reversa): Ocorre em pessoas que possuem algum grau de imunidade celular contra o bacilo, como os tuberculoides subpolares e os dimorfos. Corresponde a reação de hipersensibilidade tardia, mediada por células com padrão de citocina Th1. Pode ocorrer antes, durante ou após o tratamento específico para hanseníase. Clinicamente, as lesões existentes se tornam mais acentuadas, surgem novas lesões e há piora do comprometimento neural. O tratamento é realizado com prednisona
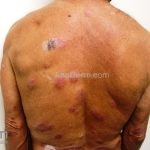
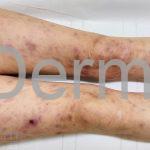
Reação tipo II: reação mediada por anticorpos, corresponde ao tipo 3 de Gell e Coombs. Ocorre nas formas virchowiana, dimorfa virchowiana e dimorfo, podendo acontecer antes, durante ou após o tratamento. Clinicamente, o paciente pode apresentar febre, mal-estar, linfadenite, hepatOesplenomegalia, orquite, glomerulonefrite, Na pele, o quadro se apresenta, tipicamente, com eritema nodoso, mas lesões vesicobolhosas, pustulosas ou ulceradas também podem ocorrer, caracterizando o quadro de eritema nodoso necrosante. O tratamento é realizado com talidomida.
AppDerm®
Diagnóstico:
Clínico (provas de sensibilidade térmica, dolorosa e tátil), prova de histamina, prova de pilocarpina, baciloscopia (pesquisa de BAAR, positiva nas formas virchowiana e dimórfica), reação de Mitsuda (avalia a imunidade celular específica ao M. leprae), histopatológico, anticorpo glicolipídeo fenólico 1 (PGL-1).
Histopatológico (muda de acordo com a apresentação da doença):
Hanseníase indeterminada: infiltrados linfo-histiocitário perivascular superficial e profundo, pode envolver os nervos e há aumento no número de mastócitos.
Hanseníase tuberculoide: presença de granulomas não caseosos na derme, linfócitos e acometimento de nervos periféricos. A identificação das micobactérias é difícil.
Hanseníase virchowiana: encontramos um infiltrado de histiócitos espumosos difuso na derme com grande número de organismos, ausência de granulomas bem definidos, linfócitos dispersos. Uma zona Grenz (faixa de Unna) separa o infiltrado da epiderme e derme papilar. A variante histoide apresenta características reminescentes de tumor de tecido conjuntivo (dermatofibroma).
Hanseníase dimorfa: presença de infiltrado granulomatoso frouxo na derme. Pode haver granulomas e linfócitos quando apresentar características do polo tuberculoide. No dimórfico virchowiano, os nervos tem aspecto de “camadas de cebola”.
Eritema nodoso hansênico: ocorre infiltrado na derme e subcutâneo, as lesões iniciais apresentam muitos neutrófilos e podemos encontrar vasculite leucocitoclástica. Nas lesões tardias ocorre predomínio de histiócitos, linfócitos e plasmócitos. Eosinófilos e mastócitos podem ser encontrados.
Colorações: Ziehl-Neelsen, Fite-Faraco e Wade.
AppDerm®
Diagnósticos diferenciais:
Fase indeterminada: vitiligo, pitiríase alba, nevo acrômico, nevo anêmico, pitiríase versicolor, sifilide areolar do pescoço (colar de Vênus), outras acromias parasitárias.
Formas tuberculoide e dimorfa: nevo de Spitz, neurofibroma, leiomioma, sífilis tardia, granuloma anular, pitiríase rósea, dermatofitoses, sarcoidose, leishmaniose, micoses superficiais e profundas, esclerodermia, micose fungoide, parapsoríase, blastomicose sul-americana, histoplasmose e xantogranuloma.
Formas virchowianas: erupção acneiforme, sífilis tardia, dermatite seborreica intensa, blastomicose sul-americana, farmacodermia, micose fungoide, sarcoidose, líquen nítido, líquen plano, lúpus eritematoso, lúpus vulgar, lipoidoproteinose, neurofibromatose, leishmaniose cutânea difusa e esclerose tuberosa.
Reação tipo 1: urticária, tinhas e psoríase.
Reação tipo 2: outras causas de eritema nodoso (estreptococcus, colagenoses, retocolite ulcerativa, tuberculose, sarcoidose, gravidez, micoses, tumores, etc.) e eritema indurado de Bazin.
AppDerm®
Tratamento:
Para determinar o tratamento do paciente é importante fazer a classificação clínica. Existem diferentes classificações, citaremos as principais.
Classificação de Havana e Madri: dois grupos iniciais, o indeterminado (paucibacilar) e o dimórfico (multibacilar); e dois grupos polares, o tuberculoide (paucibacilar) e o virchowiano (multibacilar).
Classificação de Ridley/Jopling: nesta classificação, são acrescidos dois subgrupos intermediários entre os polos tuberculoide e virchowiano, segue: forma indeterminada (HI) (fase inicial); forma tuberculoide (TT) e dimórfica tuberculoide (DT) são paucibacilares; as formas dimórfica-dimórfica (DD), dimórfica-virchowiana (DV) e virchowiana (VV) são multibacilares.
Classificação da OMS, é determinada pelo número de lesões cutâneas: menos que 5 lesões (paucibacilar) e mais do que 5 lesões (multibacilar).
Esquema para paucibacilares: (6 doses em até 9 meses); para multibacilares: (12 doses em até 18 meses):
Rifampicina 600mg/mês, dapsona 100mg/mês e clofazimina 300mg/mês, doses supervisionadas, e clofazimina 50mg/dia e dapsona 100mg/dia, doses auto-administradas.
Esquema ROM: dose única de rifampicina 600mg, ofloxacina 400mg e minociclina 100mg, reservado para o tratamento de paciente com lesão única. (em desuso).
Reação tipo I: manter a medicação específica. Prednisona 1-2mg/kg/dia, principalmente se houver neurite, iridociclite, hepatite e artrite.
Reação tipo II: manter a medicação específica. Reações leves podem ser tratadas com analgésicos e anti-inflamatórios não hormonais. Reações moderadas a intensas: indica-se talidomida (teratogênica), na dose de 1 a 3 mg/kg/dia (100 a 400 mg/dia). Em casos de neurites graves associar corticoide sistêmico (metilprednisolona 1g/dia/3 dias). Descompressão cirúrgica do nervo ou bloqueio anestésico podem ser necessários.
Efeitos colaterais da dapsona: anemia hemolítica (mais comum), náuseas, vômitos, erupções cutâneas, neuropatias, meta-hemoglobinemia, agranulose, hepatites, síndrome nefrótica, psicoses e a síndrome da sulfona (febre, eritrodermia, linfonodomegalia generalizada, hepatoesplenomegalia com icterícia, e púrpuras).
Efeitos colaterais da rifampicina: hepatite, trombocitopenia, febre, anemia hemolítica, coloração avermelhada da urina e a “síndrome gripal” (febre, coriza, dores no corpo e insuficiência respiratória).
Efeitos colaterais da clofazimina: escurecimento acinzentado da pele, ressecamento ictiosiforme cutâneo, náuseas, vômitos e obstrução intestinal.
Profilaxia: exame neurocutâneo de todos os contatos intradomiciliares e orientar sobre a doença.
O ministério da saúde recomenda a aplicação de duas doses da vacina BCG, com intervalo de 6 meses, para todos os contatos intradomiciliares de casos novos da doença. Recomenda-se as duas doses para pessoas que não apresentarem cicatrizes da vacina; recomenda-se 1 dose para quem apresentar uma marca de cicatriz; e nenhuma dose para pessoas com duas cicatrizes de BCG. Contatos intradomiciliares menores de um ano de idade, vacinados, não precisam da BCG.
AppDerm®