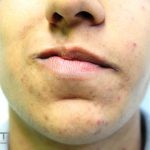
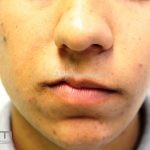
Esclerodermia (morfeia)
Etiologia:
Doença inflamatória da derme e do subcutâneo que resulta na formação de uma esclerose semelhante a uma cicatriz.
Não há associação com doença sistêmica.
A etiologia é incerta, existem vários fatores envolvidos.
Atualmente, a doença envolve três principais componentes intimamente conectados: dano vascular, células T ativadas e produção de colágeno por fibroblastos.
Fatores imunológicos: os anticorpos anti-DNA de hélice simples, topoisomerase II∂, fibrillina-1 e anti-histona estão aumentados em pacientes com morfeia; altos títulos de anticorpos antinucleares em pacientes jovens com morfeia linear ou morfeia generalizada; predominante expressão de IL-4 na pele com esclerose.
A histologia ou imuno-histologia de uma única lesão não é capaz de diferenciar a morfeia da esclerose sistêmica.
Desencadeantes ocupacionais: derivados do vinil, solventes orgânicos, pesticidas, epóxi e sílica.
Desencadeantes iatrogênicos: bleomicina, cocaína, silicone, óleos tóxicos e partazocine.
AppDerm®
Dados Epidemiológicos:
A prevalência aumenta com a idade.
É mais prevalente nas mulheres (2,6 : 1), com exceção da morfeia linear, que não possui preferência por gênero.
11% das pessoas acometidas podem adquirir fibroses incapacitantes, principalmente, na morfeia linear.
A morfeia, raramente, pode ser letal.
AppDerm®
Manifestações Clinicas:
A doença se manifesta de diferentes formas.
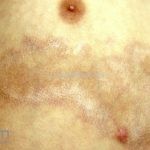
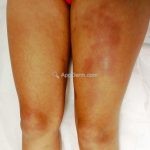
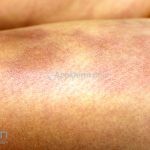
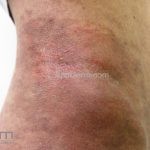
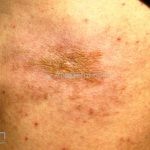
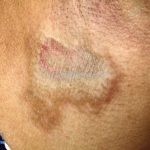
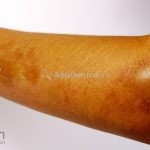
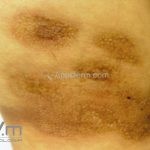
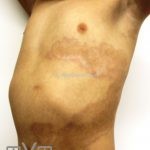
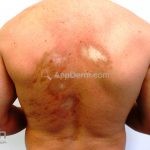
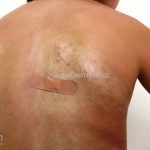
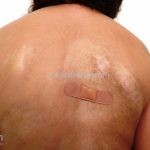
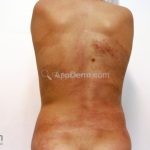
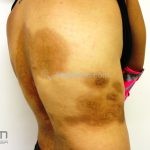
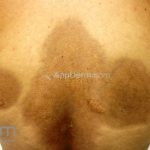
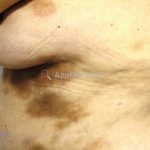
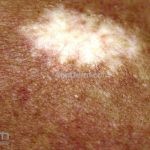
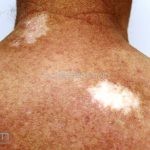
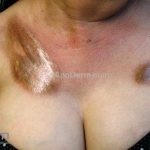
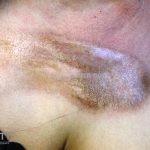
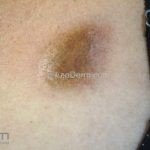
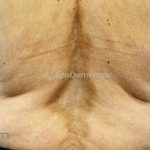
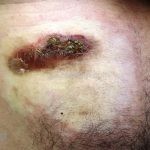
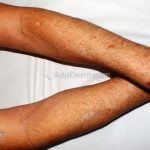
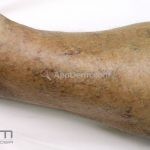
Morfeia em placas: é a forma mais frequente (56%), caracterizada por início insidioso de uma placa infiltrada, levemente elevada, de coloração eritematosa ou violácea. No início, a lesão é assintomática e não é percebida pelo paciente.
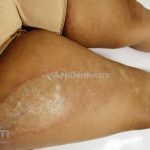
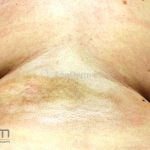
A lesão cresce lentamente de maneira centrífuga e, com a progressão, a parte central se torna esbranquiçada devido a fibrose cicatricial.
Quando em atividade, as lesões apresentam um halo lilás.
A doença costuma progredir por mais 3 a 5 anos, permanece controlada e, por fim, se resolve espontaneamente.
Atrofia residual ou despigmentação são comumente observadas.
A distribuição é assimétrica e costuma acometer o tronco e os membros. Atrofia residual ou despigmentação são comumente observadas.
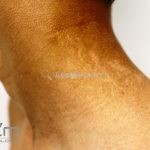
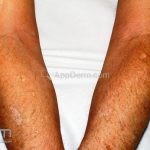
Morfeia em gotas: pequenas placas brancas, atróficas e levemente irregulares que ocorrem em grande número em pescoço, tronco e membros.
Morfeia nodular/queloidiana: presença de nódulos cicatriciais sobre as lesões de esclerodermia.
Morfeia bolhosa: presença de bolhas sobre lesões esclerodermiformes. Ocorrem por edema na derme e não indicam doença sistêmica.
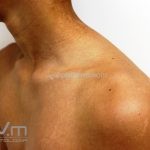
Morfeia profunda: esclerodermia da derme profunda e hipoderme. O acometimento do tecido adiposo é septal. A fasciíte eosinofílica (sd. de Shulman) compartilha algumas semelhanças com este subtipo, sendo considerada, por alguns autores, uma variante da doença.
Morfeia linear: lesões com formatos lineares. São mais frequentes na infância e podem provocar incapacidades graves quando localizada sobre grandes articulações.
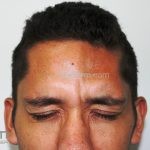
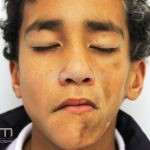
Morfeia “em golpe de sabre”: variante linear que acomete o couro cabeludo e a região frontal.
Doença de Parry-Romberg: cursa com hemiatrofia facial progressiva. Pode afetar todo o trajeto do nervo trigêmeo, inclusive o olho e a língua.
Morfeia pan-esclerótica/generalizada: acometimento circunferencial da derme, hipoderme, músculo e osso, pode causar incapacidades graves, podendo ser fatal. Na pele, apenas os mamilos são poupados.
Atrofodermia de Pasini e Pierini: é considerada, por alguns autores, uma variante da doença.
AppDerm®
Diagnóstico:
Clínico, histopatológico.
Histopatológico: epiderme sem alterações ou delgada. Na derme, ocorre espessamento do colágeno, frequentemente, disposto paralelo à epiderme e pode atingir os septos do tecido adiposo.
Há atrofia e fibrose das estruturas anexas. As lesões em atividade apresentam um infiltrado perivascular de linfócitos, plasmócitos e histiócitos, mais evidente na junção dermo-hipodérmica. Pode haver calcificações.
Obs: se o paciente apresentar fenômeno de Raynaud e/ou telangiectasias periungueais, ao exame físico, devemos investigar esclerose sistêmica, pois esses achados indicam atividade de doença sistêmica.
AppDerm®
Diagnósticos diferenciais:
Líquen escleroso, escleredema, atrofodermia de Pasini e Pierini, fasciíte eosinofílica, porfiria cutânea tarda (fase avançada), fibrose dérmica, doença do enxerto x hospedeiro (fase avançada).
AppDerm®
Tratamento:
Fototerapias: PUVA, 30-36 sessões, dose suberitematosa; ou
UVA1, 30-36 sessões, 30-60J/cm2. (eficiência comprovada).
Corticoides tópicos potentes (podem ser úteis).
Inibidores de calcineurina: tacrolimus 0,1%, em pomada, via tópica. (útil em lesões inflamatórias).
Análagos da vitamina D tópicos (resultados inconsistentes).
Corticoide sistêmico: prednisona (1 a 2mg/kg/dia) ou metilprednisolona, indicado para morfeia rapidamente progressiva linear ou incapacitante.
Metotrexato (15-20mg/semana), pode ser útil na fase inflamatória da doença.
Penicilina, por 3-4 semanas (pode ser útil).
Retinoides: etretinato ou acitretina 10-50mg/dia (são úteis).
Cirurgias podem ser necessárias em contraturas, na morfeia linear ou na variante em “golpe de sabre”.
Transplante de gordura autóloga é utilizado na síndrome de Parry-Romberg, satisfatoriamente.
AppDerm®